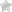Согласно данным ВОЗ, заболеваемость раком толстого кишечника имеет тенденцию к увеличению во всем мире. Так как патология длительное время протекает бессимптомно, своевременная диагностика злокачественных опухолей на ранних стадиях увеличивает шансы благополучного исхода лечения до 75-90%.
Колоноскопия – один из эффективных методов исследования толстого кишечника. Показания к колоноскопии кишечника определяются профилактическими и лечебными целями.
Колоноскопия – суть процедуры
Колоноскопию проводят при помощи специального прибора фиброколоноскопа, который состоит из:
- длинного зонда до 1,6 м;
- волоконной оптики с подсветкой;
- мини-видеокамеры для трансляции изображения на экран монитора;
- катетера, через который поступает воздух в кишечник;
- щипцов, с помощью которых отделяется биоматериал с подозрительных участков кишки для гистологического исследования.
Возможности колоноскопии
Врач в режиме реального времени:
- оценивает состояние слизистой толстого кишечника, его проходимость;
- выявляет патологические образования кишечника;
- берет биоматериала со стенки кишки для дифференциальной диагностики доброкачественной или злокачественной природы новообразований;
- останавливает кровотечение методом термокоагуляции;
- проводит малые оперативные вмешательства – удаляет небольшие полипы;
- осуществляет видео- и фотосъемку с целью дальнейшего изучения полученных изображений в динамике.
- Для того чтобы процедура колоноскопии была информативной, пациент проходит специальную подготовку:
- Три дня необходимо придерживаться диеты с исключением продуктов, с большим содержанием клетчатки (фрукты, овощи, ржаной хлеб, крупы).
- Кишечник очищают вечером и утром перед манипуляцией или с помощью клизм, или приемом препаратов, предназначенных для освобождения кишечника от каловых масс: Фортранс, Дуфолак.
Последний прием пищи за 20 часов до процедуры. Можно пить воду и несладкий чай.
Так как манипуляции сопряжена с неприятными и даже болевыми ощущениями проводят следующие виды анестезии:
- Седация – внутривенное введение транквилизаторов, вызывающих у пациента поверхностный сон. Больной находится в сознании, но не ощущает боли и дискомфорта.
- Под общим наркозом колоноскопия проводится детям, пожилым ослабленным пациентам с низким болевым порогом и психическим больным.
- Местное обезболивание – на конец зонда наносят гель-анестетик, который снижает болевые ощущения при введении его в анальное отверстие.
Колоноскопию по показаниям можно делать так часто, как необходимо для точной диагностики, если нет противопоказаний к проведению процедуры.
При каких симптомах нужно делать колоноскопию
Перечень следующий:
- длительно существующие боли в животе на фоне нарушения стула: упорные запоры или диарея;
- железодефицитная анемия;
- падение массы тела при достаточной калорийности рациона и сохраненном аппетите;
- стойкий субфебрилитет без выявленных очагов воспаления в организме;
- выделения из ануса крови, слизи, гноя;
- дегтеобразный стул или присутствие в фекалиях скрытой или явной крови;
- наличие симптомов кишечной непроходимости.
Какие болезни можно выявить этим исследованием
Это:
- новообразования: доброкачественные и злокачественные;
- полипы;
- дивертикулы кишки;
- туберкулез кишечника;
- эрозии и язвы слизистой кишки;
- болезнь Крона;
- неспецифический язвенный колит;
- кишечную непроходимость.
Когда колоноскопия показана при беременности
Показанием для проведения процедуры колоноскопии является обнаружение во время беременности симптомов, указывающих на серьезную патологию кишечного тракта: подозрение на онкологию, сильные боли в животе, не связанные с поражением других органов пищеварительной системы, кровотечения из ануса, мучительная диарея, приводящая к обезвоживанию и нарушению кислотно-щелочного баланса в организме.
Другие методы исследования толстого кишечника (ирригоскопия, МРТ, КТ) абсолютно противопоказаны из-за негативного влияния лучевых нагрузок на плод.
Источник: https://endoskop.guru/zhivot/zhkt/klns/pokazaniya-k-kolonoskopii-kishechnika.html
Показания к проведению колоноскопии кишечника
Если врач обнаружил у вас показания к колоноскопии кишечника, отказываться от данной процедуры не стоит, так как на сегодняшний день она является самым информативным исследованием толстой кишки.
Колоноскопия позволяет в мельчайших подробностях рассмотреть слизистую толстой кишки и обнаружить даже незначительные патологические процессы в ней. Эта процедура помогает своевременно выявить различные заболевания кишечника, повысив тем самым шансы на успешное излечение.
В зависимости от причин, по которым назначена колоноскопия кишечника, показания к проведению колоноскопии можно условно разделить на 2 группы: диагностические и терапевтические.
Диагностическая колоноскопия проводится при появлении подозрительных симптомов, специфических изменениях в лабораторных анализах, тревожных результатах различных обследований. Кроме того, колоноскопия применяется как плановое обследование у лиц, относящихся к группе риска. Терапевтическая колоноскопия позволяет осуществить различные медицинские манипуляции в толстой кишке.
Аппендицит – код по МКБ 10
Подробнее об аппендиксе
Атонический запор – читайте здесь.
Диагностические мероприятия
Колоноскопия, показания которой носят диагностический характер, могут быть следующими:
- боли в животе;
- слизистые или гнойные выделения из прямой кишки;
- желудочные и кишечные кровотечения;
- постоянные запоры или диарея;
- анемия неясной этиологии, субфебрилитет, постоянная слабость;
- язвенный колит;
- обнаружение полипов в желудке и прямой кишке;
- при подозрении на нахождение инородного тела в кишечнике;
- различные проявления диспепсии (сильный метеоризм, урчание, изжога, расстройства стула).
Результаты различных обследований и анализов также могут стать поводом для обследования кишечника с помощью колоноскопа. Среди них:
- обнаружение скрытой крови в кале при проведении лабораторных анализов;
- изменения, выявленные при проведении УЗИ, ирригоскопии, КТ или МРТ;
- повышение определенных онкомаркеров;
- специфические изменения в анализе крови.
Колоноскопия как диагностический метод обладает большими возможностями и позволяет выявить наличие в толстой кишке полипов, язв, геморроидальных трещин и узлов, различных новообразований и инородных тел. Кроме этого, такой метод обследования позволяет получить достаточно качественные снимки внутренней поверхности кишки для дальнейшего исследования.
[youtube]RVR-u22Y5uU[/youtube]
Терапевтический способ
Терапевтическая колоноскопия кишечника применяется в следующих случаях:
- для удаления полипов;
- при подозрении на наличие опухолевых процессов;
- для выполнения биопсии тканей кишечника;
- остановка кровотечений в кишечнике;
- устранение инвагинации или заворота кишечника;
- извлечение инородного тела.
Кроме этого, колоноскопия проводится в качестве планового обследования у пациентов, входящих в группу риска:
- перенесших операции на толстой кишке (по удалению полипов или прочих новообразований);
- имеющий язвенный колит;
- страдающих болезнью Крона;
- имеющих родственников с полипами или опухолями кишечника.
Терапевтические возможности колоноскопии многообразны. Она позволяет удалить различные новообразования, купировать небольшие кровотечения, получить кусочки слизистой для гистологического исследования и извлечь инородное тело.
Противопоказания к исследованию
- Противопоказания к обследованию кишечника при помощи колоноскопа могут быть абсолютными и относительными.
- Абсолютные противопоказания:
- инфаркт миокарда и как минимум 1,5 месяца после него;
- ишемические изменения со стороны миокарда;
- сердечная недостаточность;
- гипертонический криз;
- острый инсульт;
- острый период бронхиальной астмы;
- обильное кишечное кровотечение;
- перфорация кишечника;
- стремительная форма колита;
- перитонит;
- язвенный колит в стадии обострения;
- острый приступ дивертикулита;
- беременность;
- шоковое состояние;
- психические нарушения;
- частые приступы эпилепсии.
Данные состояния ставят проведение колоноскопии кишечника под строжайший запрет даже при наличии показаний к его проведению.
Относительные противопоказания:
- некачественная подготовка кишечника перед процедурой;
- проведенная незадолго до исследования операция на брюшной полости;
- неоднократные операции в тазовой области;
- дивертикулит;
- грыжа больших размеров;
- период менструации;
- острые инфекционные процессы;
- пониженные показатели свертываемости крови.
Проведение диагностики с применением анестезии
При проведении колоноскопии могут использоваться такие средства обезболивания, как местная анестезия, седация или общий наркоз. Применение обезболивания должно быть обоснованным и целесообразным. Важно учесть все риски, чтобы снизить возможность возникновения осложнений анестезии.
Местная анестезия осуществляется путем нанесения на наконечник зонда анестезирующего вещества. Данный метод является безопасным, но малоэффективным.
Седация позволяет погрузить пациента в медикаментозный сон, при этом обследуемый слышит и выполняет просьбы эндоскописта, но боль и неприятные ощущения притупляются. Лекарства, применяемые для седации, быстро действуют и после процедуры выводятся из организма в достаточно короткие сроки.
- Общее обезболивание предполагает погружение пациента в глубокий сон, что позволяет полностью избавить обследуемого от болевых ощущений.
- Показаниями к проведению колоноскопии под общим обезболиванием могут быть:
- наличие обширных спаечных процессов в брюшной полости;
- детский возраст;
- язвы в кишечнике;
- деструктивные нарушения слизистой оболочки кишечника;
- воспалительные явления в кишечнике;
- перенесенные операции на органах малого таза;
- наличие миомы матки;
- заболевание аденомой предстательной железы;
- низкий порог чувствительности боли.
Наличие спаек в брюшной полости затрудняет прохождение колоноскопа и может причинить достаточно выраженные болевые ощущения, поэтому в таких ситуациях целесообразно использовать общее обезболивание либо седацию.
Применение седации или общего обезболивания оправдано и в отношении детей. Это позволяет оградить психику ребенка от возможных негативных ощущений как эмоционального, так и физического характера.
Некоторые люди обладают очень низким болевым порогом, и процедура колоноскопии без обезболивания может причинить им достаточно сильные страдания, а в некоторых случаях привести даже к потере сознания и невозможности завершить процедуру.
Колоноскопия под общим наркозом имеет определенные противопоказания:
- тяжелая и прогрессирующая формы бронхиальной астмы;
- воспаление легких;
- серьезные нарушения в сердечно-сосудистой системе;
- острые психические нарушения;
- алкогольное и наркотическое состояние пациента.
- Интубация гортани при проведении общего наркоза у человека с острой формой бронхиальной астмы может вызвать бронхоспазм, который является крайне опасным для жизни.
- К недопустимым для проведения общего наркоза заболеваниям сердечно-сосудистой системы относятся острая и некомпенсированная сердечная недостаточность, мерцательная аритмия или перенесенный ранее чем за 6 месяцев инфаркт миокарда.
- Психические и неврологические заболевания, такие как шизофрения или эпилепсия, могут вызвать непредвиденные реакции, поэтому являются противопоказанием к общей анестезии.
Запрет на проведение анестезии лицам, которые находятся в состоянии алкогольного или наркотического опьянения, связан с тем, что анестетики могут не подействовать. Ввиду этого общий наркоз данной категории пациентов проводится только в экстренных случаях и с коррекцией дозы препаратов.
[youtube]n91NpwtgsyM[/youtube]
Колоноскопическое исследование, проводимое под общим наркозом, повышает риск перфорации стенки кишечника.
Пациент, находясь в сознании, в состоянии указывать на степень болевых ощущений, и врач в соответствии с этим может корректировать положение колоноскопа.
Кроме этого, возможны осложнения от самой анестезии, вызванные неправильным подбором анестетика или его дозы.
Поэтому исследование с применением общего наркоза проводится исключительно в условиях операционной, в которой есть все необходимое оборудование для проведения медицинских манипуляций.
Источник: https://DaoHotei.com/medicina/zhkt/pokazaniya-k-kolonoskopii-kishechnika
Показания к колоноскопии кишечника
Вообще показанием к проведению колоноскопии кишечника является подозрение на любое из возможных заболеваний толстой кишки. В некоторых случаях для диагностики вначале назначают ирригоскопию – рентгенологическое исследование толстой кишки, однако при подозрении на опухоль чаще всего рекомендуют сделать колоноскопию, так как ее разрешающая способность значительно выше.
Показания к колоноскопии
Показания для колоноскопии достаточно широки, и по сути, любой больной с жалобами на проблемы с толстым кишечником должен быть обследован этим методом.
Основными показаниями к колоноскопии являются:
- подозрение на наличие опухоли — данный способ обследования выявляет опухоли и полипы, не видимые при ирригоскопии,
- упорные (хронические)запоры,
- воспалительные процессы в толстой кишке,
- подозрения на болезнь Крона или язвенный колит,
- кровотечения из кишечника — при обнаружении даже следов крови в кале,
- подозрения на инородные тела,
- развитие кишечной непроходимости.
Колоноскопию рекомендуют для диспансерного наблюдения процесса восстановления после удаления полипов или спаек, ракового узла опухоли, лечения стенозов и инвагинаций, после консервативной терапии язвенного колита.
Колоноскопия является “золотым стандартом” для диагностики новообразований толстого кишечника.
Противопоказания острые инфекционные болезни; перитонит; поздняя стадия легочной или сердечной недостаточности; тяжелые формы ишемического и язвенного колита. Подготовка к колоноскопии Чтобы результаты исследования были максимально точными, в просвете толстой кишки не должно быть жидкости и каловых масс. Для этого проводят специальную подготовку к колоноскопии.
За несколько дней, точное количество определит доктор, пациент переходит на диету, исключающую из рациона шлаковые продукты: бобовые, свежие фрукты и овощи, капусту, черный хлеб, некоторые каши. Также обязательным этапом подготовки к колоноскопии является очищение кишечника, которое возможно двумя способами: медикаментозным или механическим (т.е. с помощью клизм).
В первом случае врач, как правило, назначает специальный препарат Фортранс, принимать который начинают за день до проведения исследования. Во втором случае ставят 2-3 очистительные клизмы вечером в день, предшествующий процедуре, и 2-3 утром непосредственно перед диагностикой.
Выбирая конкретный метод подготовки к колоноскопии, обязательно стоит проконсультироваться с врачом.
Для чего проводят колоноскопию
Имеются различные показания к колоноскопии кишечника. Прежде всего данная процедура может проводиться для следующих целей:
- Обследования. Колоноскопия является наиболее информативным методом исследования кишечника. Она позволяет обнаружить патологический процесс и состояние кишки. Процедура не только осуществляет визуальный осмотр, но и берет ткань для биопсии, чтобы уточнить состояние внутреннего органа.
- Лечения. Данная процедура осуществляет проведение некоторых терапевтических действий. Прежде всего колоноскоп позволяет извлечь инородный предмет, восстановить проходимость кишечника, остановить незначительное кровотечение. Также при помощи колоноскопии удаляются новообразования в виде полипов и небольших опухолей.
Подготовительный процесс в нюансах
Подготовка к процедуре колоноскопии должна выполняться строго по предписаниям врачей. Только в этом случае можно получить полностью достоверное заключение.
Перед назначенной датой, заранее за пару суток, нужно выполнить несколько простых манипуляций. Они основаны на предварительной подготовке, соблюдении специальной диеты и очищении кишечника от содержимого.
ПРЕДВАРИТЕЛЬНЫЙ ЭТАП: ПОДГОТОВКА ЗА 2 ДНЯ
У кого имеются запоры, одними препаратами слабительного действия не обойтись. Таким пациентам обычно в виде дополнительной помощи назначают прием касторового масла, либо клизму.
ПРИЕМ КАСТОРКИ
Чтобы определиться с количеством масла, нужно знать массу тела. При весе в 70 кг нужно использовать за раз 60 мл касторки перед сном. При наличии послабляющего результата на утро, процедуру повторяют еще раз вечером.
КЛИЗМА
У кого запоры особенно тяжелые, без клизмы не обойтись. В домашних условиях ее тоже можно выполнить, если иметь под рукой кружку Эсмарха, вазелин. В грелке должно быть 1500 мл воды комнатной температуры.
Далее в положении лежа на левом боку нужно вытянуть и согнуть в колене левую ногу. Емкость с водой располагается выше больного на метр – полтора. Далее наконечник внедряется через анальный сфинктер вглубь на 7 см.
Как только вся вода вытечет из грелки, следует избавить лежачего пациента от наконечника. Далее нужно походить на протяжении нескольких минут, до 10 и максимально удерживать содержимое в себе. На протяжении двух вечеров подряд это мероприятие выполняют по разу. Каким именно методом придется воспользоваться, укажет врач.
Недопустимо одновременное применение обоих подготовительных приемов – с маслом и клизмой.
Этап непосредственной подготовки: питание и слабительные
На протяжении 2-3 суток, накануне диагностических мероприятий, проводят бесшлаковую диету. Это способствует эффективному опорожнению ЖКТ от продуктов пищеварения.
С вечера в канун посещения проктологического кабинета и вплоть до самой манипуляции следует отказать себе в еде полностью. Но стоит помнить, что как и любое медицинское мероприятие, колоноскопия ряд противопоказаний тоже имеет (о них в конце статьи).
Так что нужно лишний раз обговорить с врачом все моменты по состоянию своего здоровья, имеющимся диагнозам и патологиям.
РАЦИОН ПИТАНИЯ, РАЗРЕШЕННОГО ПЕРЕД ОБСЛЕДОВАНИЕМ, СОСТОИТ ИЗ:
- бульонов из нежирного мяса, готовящихся со второй воды;
- нежирных рыбы или мяса – сваренных говядины или курицы, индейки, кролика;
- творога или кефира;
- белого вчерашнего хлеба, галет из отрубей;
- желе.
Чего использовать в еду перед колоноскопией нельзя:
- свежих овощей, особенно капусты, свеклы, щавеля, шпината, прочей зелени;
- из второй категории фруктов и ягод – смородины с малиной, яблок с грушей, прочих наименований;
- черного хлеба;
- фасоли, сои, гороха, прочих бобовых;
- круп – гречки, овсянки, пшена, перловки;
- орехов;
- газированных напитков, кваса;
- алкогольных, в том числе пива;
- солений и маринадов, копченостей (сыров, колбас, мяса, рыбы).
Методика проведения
Колоноскопия проводится специальным аппаратом в процедурном кабинете или кабинете эндоскопии. Проводится процедура без анестезии, либо при болезненности в зоне прямой кишки и заднего прохода применима аппликация по поверхности кожи и на слизистые местными анестетиками.
У детей до 10-12 лет и у больных с тяжелыми деструктивными процессами в тонком кишечнике, при сильных спаечных процессах необходимо проведение исследования только под общим наркозом.
Процедура неприятная, поэтому от пациента требуется большое терпение, но врач будет предпринимать действия для того, чтобы максимально снизить проявления дискомфорта.
Необходимо раздеться ниже пояса, лечь на диагностический стол на левый бок и подтянуть коленки к себе, близко к грудной клетке.
Колоноскоп (аппарат для исследования с тонкой гибкой трубкой) вставляется сзади, с зоны анального отверстия в прямую кишку и толстую кишку, плавно и неторопливо продвигается вперед, перед трубкой колоноскопа подается немного воздуха для того, чтобы расширить и расправить просвет кишки.
Во время исследования пациенту важно внимательно слушать указания врача, иногда будет необходимо повернуться на спину, а затем снова вернуться на левый бок.
При выявлении патологических очагов проводится забор тканей для гистологического исследования (биопсия), это занимает не более пары минут. При проведении процедуры из-за введения воздуха могут возникать позывы к ложной дефекации, после окончания исследования газ будет откачан.
Болевые ощущения не сильные, но неприятные симптомы могут быть из-за растяжения кишки воздухом.
После колоноскопии
Сразу после исследования можно пить и принимать пищу, если есть неприятные ощущения скопления газов, можно выпить стакан воды с растолченным в нем активированным углем (8-10 таблеток) или 1 пакетик смекты. После исследования несколько часов лучше полежать в постели, предпочтительно на животе.
- Одним из осложнений колоноскопии могут быть перфорации кишки при исследовании, кровотечение, но они возникают крайне редко.
- В целом, процедура очень полезна в плане диагностики и лечения заболеваний толстого кишечника, она позволяет дополнить традиционные методы исследования.
- Метод безопасен и очень информативен при небольших затратах и сложности.
ИСТОЧНИКИ:
https://diametod.ru/endoskopiya/pokazaniya-provedeniyu-kolonoskopii
https://www.diagnos.ru/procedures/manipulation/kolonoskopia
Источник: https://uzibook.ru/kolonoskopiya/pokazaniya-k-kolonoskopii-kishechnika.html
Процедура колоноскопии кишечника: показания к проведению, подготовка и проведение
Колоноскопия кишечника помогает ставить точный диагноз при заболеваниях пищеварительной системы, но при условии, что подготовка к процедуре проходит на должном уровне. При колоноскопии подготовительный этап также важен, как и само исследование.
Показания к проведению процедуры колоноскопии
Колонофиброскопия имеет определенный список показаний, но людям в возрасте (после 50 лет) рекомендуется проходить такое обследование ежегодно, как и тем, у кого были операции в связи с болезнями кишечника.
Колоноскопия назначается колопроктологом при следующих симптомах:
- запоры;
- частые боли в зоне толстого кишечника, аноректальной области;
- кровянистые или слизистые выделения из прямой кишки;
- вздутия живота;
- низкий гемоглобин;
- субфебрильная температура;
- после исследования каллограммы и обнаружения в каловых массах глистов;
- наличие в семье онкологических больных;
- резкая потеря веса.
Колоноскопия проводится при подозрениях на заболевания толстого кишечника и при подготовке женщин к операциям при некоторых гинекологических заболеваниях (на матке, яичниках ит.д.). Целью колоноскопии является определение разного рода патологий, это актуально в случае раковых заболеваний.
Колоноскопия немного болезненна, но отличается высокой информативностью и аналогов по информативности не имеет.
Колоноскопия и противопоказания к ней
Для проведения колоноскопии имеется и ряд противопоказаний, которые можно разбить на абсолютные и относительные. При абсолютных показаниях колоноскопия категорически запрещена, при относительных – колоноскопия проводится по жизненным показаниям.
| Острый инфаркт миокарда | Плохая подготовка к исследованию |
| Термальные стадии легочной и сердечной недостаточности | Кишечные кровотечения |
| Перитонит | |
| Прободение кишечной стенки | Тяжелое состояние пациента |
| Тяжелые виды язвенного и ишемического колита | |
| Беременность | Пониженная свертываемость крови |
| Пупочная или паховая грыжи |
Колоноскопия и принципы подготовки к ней
Подготовка к колоноскопии выполняет следующие задачи:
- очищение кишечника от каловых масс и остатков непереваренной еды;
- предотвращение болевого и стресс-синдрома.
Процедуры очищения перед проведением колоноскопии выполняются пациентом самостоятельно, выполнение других этапов находятся в ведении врачей.
Цели и способы подготовки к колоноскопии
Точная диагностика требует очистки кишечника от отложений и пенистого содержимого. Для этого используются следующие методы:
- очищение кишечника от содержимого при помощи лекарств;
- механическое очищение с помощью клизм;
- диета.
При необходимости используют сочетание нескольких методов одновременно.
Диета как способ подготовки к колоноскопии
Подготовка к колоноскопии начинается с очистки кишечника. Для этого гастроэнтеролог назначает бесшлаковую диету. Такой этап подготовки к колоноскопии занимает три дня. Из рациона исключаются продукты, употребление которых затрудняет переваривание и способствует газообразованию.
Бесшлаковая диета помогает вывести из организма вредные вещества, включая токсины и шлаки.
Смысл диеты — употребление определенных продуктов питания и исключение из рациона блюд, которые способствуют засорению кишечника. Вот небольшая памятка пациенту о том, какие продукты разрешено есть во время диеты при подготовке к колоноскопии, а какие нет.
В течение 3 дней перед тем, как будет проводиться колоноскопия, нужно употреблять в пищу определенные продукты, а некоторые из употребления — исключить. К запрещенным относятся малополезные продукты: жирные, копченые, острые, жареные, сильно соленые. Также исключаются алкоголь и сладости. Кроме этого запрещены к употреблению продукты, которые способствуют газообразованию.
Список разрешенных и запрещенных продуктов при подготовке к колоноскопии можно увидеть в таблице:
| нежирное мясо (вареное или на пару) | молоко |
| овощные супы, бульоны на основе нежирной рыбы | все разновидности бобовых культур |
| яйца | черный хлеб |
| каши из гречневой, манной крупы и риса | овощи, фрукты и ягоды |
| обезжиренный творог и несладкий йогурт, кефир | орехи |
| белый хлеб, крекеры | перловая и пшенная крупы |
| масло, сыр | газированные напитки |
Объем выпиваемой жидкости должен быть не менее 0,5 литра в день. Можно пить зеленый чай, минеральную воду, компоты. В это время сахар полностью исключают из рациона, вместо него разрешается съесть немного меда. До начала колоноскопии можно есть не позднее, чем за 12 часов.
Подготовка к колоноскопии с помощью лекарств
Следующим шагом к подготовке проведения процедуры является вывод содержимого кишечника лекарственными препаратами – так называемыми «лаважными» растворами.
Главным свойством лаважа, выпитого в растворе, является его способность, не всасываясь кишечником, выводиться естественным образом, вымывая при этом из складок кишечника остатки частиц пищи и каловые массы.
Самым распространенным средством для проведения лаважа является препарат «Фортранс». Этот препарат относят к линейным полимерам. «Фортранс» сохраняет водно-солевой баланс.
Препарат продается в форме порошка в пакетиках, содержимое каждого и них рассчитано на 1 литр воды, а каждый литр раствора рассчитан на 20 кг массы. Число пакетиков рассчитывается в соответствии с дозировкой.
За час надо выпивать около одного литра полученной жидкости. Начать пить следует накануне проведения процедуры колоноскопии.
Начало приема раствора зависит от того, в какой половине дня у вас намечено обследование методом колоноскопии – в первой или во второй.
В зависимости от этого прием препарата начинают утром и вечером накануне обследования. Первый признак работы лекарства проявится в виде жидкого стула через полтора часа после приема и будет повторяться периодически. Прекращение позывов означает завершение очищения кишечника.
Применение этого препарата имеет свои противопоказания. Его не рекомендуют при:
- повышенной чувствительности к полиэтиленгликолю в составе;
- присутствии злокачественных поражений слизистой толстой кишки;
- тяжелых формах сердечной недостаточности;
- кишечной непроходимости.
Фортранс нежелателен для приема тем, кому еще нет 15 лет. Осторожно надо относиться к нему и беременным, но во время кормления грудью «Фортранс» употреблять разрешено. Чтобы применение препарата дало нужный результат, надо точно следовать описанию в инструкции.
Еще одним препаратом является слабительное высокомолекулярное средство «Лавакол». Это средство, эффективно очищая кишечник, не нарушает водно-электролитный баланс.
Препарат — пакетированный — один пакетик разводится двумястами мл воды. Вес пациента в пределах 80 кг нуждается в растворе, приготовленном из 15 таких пакетиков. Раствор выпивается в течение 4 часов. Прием препарата начинается за день до проведения обследования. Эффект ощущается через несколько часов после первой дозы. В дни приема препарата разрешено есть только жидкую пищу.
Применение «Лавакола» нежелательно при:
- токсическом расширении диаметра толстого отдела ЖКТ;
- перфорации желудка;
- эрозии и язвах ЖКТ;
- нарушениях функции почек;
- непроходимости кишечника;
- сердечной недостаточности.
Солевой раствор «Фосфо-соды Флит» действует довольно мягко. Он выпускается в жидком виде во флаконах по 45 мл. Один флакон разбавляется 120 мл воды. Очистку таким препаратом начинают за день до колоноскопии.
Прием препарата происходит так — стакан воды – 120 мл раствора – стакан воды. Первую порцию употребляют с утра, вторую – вечером, в промежутках между ними можно есть жидкую пищу.
Эффект от средства будет через полчаса после приема раствора.
Применяется «Эндофальк», препарат пакетирован, доза не зависит от веса. 2 пакетика препарата разводят в 0,5 литре теплой воды, потом добавляют еще столько же воды. Для полной очистки, перед обследованием, надо выпить 3 литра препарата. Лучше делать это в период с пяти до десяти вечера.
Используют и другие слабительные препараты, к примеру, «Экспортал», «Микролакс».
Механический способ очистки при подготовке к колоноскопии
Альтернатива очищению с помощью лекарственных препаратов — клизма. Но этот способ вызывает неприятные ощущения, и клизмы негативно отражаются на микрофлоре кишечника (может случиться дисбактериоз). Для проведения такого механического способа очищения есть противопоказания – непроходимость кишечника и наличие кровотечений или воспаления в отделах ЖКТ.
Ставить клизму надо несколько раз. Первую — накануне дня процедуры, вечером, следующую – утром. Кишечник считается очищенным, если стул состоит из чистой воды. Вместо клизмы может быть показан прием касторового масла. Его количество рассчитывают в зависимости от веса человека – на 70 кг достаточно 60 г масла.
Очистительная клизма обязательно нужна при запорах у пациента. Для очищения с помощью клизмы в домашних условиях требуется кружка Эсмарха и вода. Клизму, наполненную водой, вводят человеку, лежащему на боку. Эффект после вливания воды ожидается через 5-10 минут.
Нельзя одновременно применять касторовое масло и клизму.
Порядок проведения колоноскопии
Колоноскопия проводится в специализированном кабинете лежа на кушетке. Процедура может проводиться под местным или общим обезболиванием или под седацией. Обычно применяется местная анестезия одним из препаратов на базе лидокаина, или к примеру: «Луан гель», «Кеторол» гель и т.д. Вещество наносится на слизистые и на наконечник колоноскопа, при этом пациент — в полном сознании.
Для общего наркоза используют внутривенные уколы препаратов, погружающие в глубокий сон с выключением сознания, такой наркоз имеет риски, противопоказания и нуждается во времени для восстановления пациента.
Колоноскопия под общим наркозом показана детям до 12 лет, пациентам с психическими заболеваниями, и в ряде других случаев. При седации — состоянии наподобие сна, не чувствуется боли, но пациент — в сознании.
Используются препарат «Мидазолам» и другие.
После анестезии врач вводит шланг колоноскопа в анальное отверстие и осматривает стенки толстого кишечника, двигая зонд вперед и по поверхности живота, контролирует движение трубки по извилинам кишечника. В полость кишечника при этом закачивается воздух, для лучшего исследования. Если возникают позывы на дефекацию, врачи рекомендуют глубоко и правильно дышать.
Для взятия анализа на биопсию, через специальный канал эндоскопического прибора вводят местные анестетики, потом специальными щипцами извлекают кусочек ткани. Во время колоноскопического исследования удаляют полипы или доброкачественные образования небольшого размера, применяя специальную петлю, которой захватывают выросты у основания. Колоноскопия длится 15-30 минут.
При местном обезболивании и хорошем самочувствии после того, как закончилась колоноскопия, пациента отправляют домой. При общем наркозе требуется наблюдение, пока пациент не придет в себя. После процедуры можно кушать и пить.
Колоноскопия и осложнения после нее
После проведения колоноскопии бывают некоторые последствия в виде таких осложнений:
- прободение кишечной стенки (1 %);
- при общем наркозе может быть остановка дыхания (0,5 %);
- кровотечение в кишечнике (0,1 %).
Также могут наблюдаться боли в животе и поднятие температуры до 37,5, если удалялись полипы.
Если после того, как провелась колоноскопия, появились: слабость, головокружение, болевые ощущения в животе, тошнота или рвота, жидкий стул с кровью, температура 38 градусов и выше, немедленно обращайтесь к врачу.
Для чего нужна колоноскопия
Колоноскопия является эндоскопическим методом исследования толстой кишки с помощью аппарата – фиброколоноскопа.
Что это такое фиброколоноскоп? Это оптический зонд, длиной 1,60 метра, который из-за своей гибкости и мягкости имеет возможность проходить все анатомические изгибы кишечника без боли и травматизации их.
Имеющаяся на конце прибора камера передает изображения внутренней поверхности исследуемого органа с увеличением на монитор (этот вид исследовании называют еще видеоректосигмоколоноскопией).
Иногда колоноскопия является единственным способом для установки нозологической формы.
Ранее для фиброректоскопии применялись жесткие ректосигмоидоскопы, которые давали возможность осмотреть только 30 см кишки, с приходом в медицину современного фиброколонскопа — увеличивается глубина введения аппарата и появляется возможность фотографировать исследуемые области, брать материал на гистологию и удалять полипы со стенок кишки.
Фиброколоноскопия позволяет увидеть состояние слизистой изнутри, исследовать моторику кишечника, увидеть воспалительные процессы.
Ректоскопия (проктоскопия) подразделяется на следующие виды:
- аноскопия. Исследуются последние 5 см заднепроходного канала;
- проктография. Изучается процесс дефекации;
- сигмоидоскопия (сигмоколоноскопия). Изучается сигмовидный отдел кишечника;
- хромоколоноскопия. При обследовании применяется контрастное вещество;
- илеоколоноскопия. Изучаются нижние отделы пищеварительного тракта (толстый и термальный отделы тонкой кишки).
При колоноскопии будут видны трансформации в стенках кишки, аномальные образования (полипы, геморроидальные узлы, дивертикулы, язвочки, трещины, опухоли, инородные тела в заднем проходе). В процессе исследования есть возможность удалить небольшие новообразования, инородные тела, не прибегая к хирургическому вмешательству.
С помощью этого диагностического метода проверяется состояние слизистой кишечника на всем его протяжении. При колоноскопии обращается внимание на цвет, блеск, характер поверхности, сосудистый рисунок и на другие показатели, отклонение которых от принятых норм говорят об определенной болезни.
Диагностирующиеся при помощи колоноскопии болезни:
- болезнь Крона;
- онкологические патологии;
- неспецифический язвенный колит;
- полипы толстого кишечника;
- дивертикулы кишечника;
- туберкулез кишечника.
Видео по теме:
Замена колоноскопии
Безболезненной и безопасной альтернативой такого исследования считается капсульное обследование (видеоколоноскопия), когда пациент глотает эндокапсулу с встроенной видеокамерой, проходя через весь ЖКТ, она выходит через анальное отверстие. Такое обследование проводится на платной основе (стоимость довольно высока) и не настолько информативно. Еще одним минусом является то, что для подтверждения диагноза пациенту придется пройти процедуру колоноскопии.
Есть и другие методы, частично заменяющие колоноскопию, это:
- ректороманоскопия.Проводится ректороманоскопом, который может исследовать прямую кишку на глубину 25-30см;
- гастроскопия, гастроколоноскопия (ЭГДС — расшифровывается как эзофагогастродуоденоскопия). Исследование с помощью гастроскопа, который вводится через рот или пищевод;
- ирригоскопия.Рентгенологический метод исследования с помощью контрастного вещества;
- МРТ кишечника. Это более современный метод. Его называют виртуальной колоноскопией (колонография). По мнению врачей, эта процедура во многом уступает колоноскопии. Она не выявляет патологические образования, размером менее 10 мм.
Отзывы
Были подозрения на онкологию, врач назначил колоноскопию. Ужасно боялась, думала, что будет очень больно. С ужасом шла на обследование, но мне сделали местную анестезию, и я ничего не почувствовала, колоноскопия прошла очень быстро. Зато врач обрадовал, что онкология не подтвердилась.
При подготовке к колоноскопии врачи рекомендовали препарат «Форжект». Пила, бегала в туалет, снова пила и снова бегала. Не знала, как все это происходит у других, но у меня прошло все так. В общем, очищение прошло как надо. Многие используют этот препарат как профилактику запоров, но в аннотации написано, что только для очищения перед колонотерапией.
Источник: https://MoyJivot.com/diagnostika/podgotovka-k-protsedure-kolonoskopii-kishechnika
Колоноскопия
Показания к колоноскопии кишечника
Сделать колоноскопию для уточнения диагноза врачи рекомендуют пациентам с такими симптомами:
- черный стул;
- кровь в стуле;
- железодефицитная анемия;
- постоянные диареи;
- серьезное необъяснимое похудение;
- язвенный колит;
- патология, выявленная при рентгенологическом исследовании толстой кишки;
- полипы толстой кишки;
- хроническая боль в животе.
Обязательно нужно сделать колоноскопию при наличии у пациента семейного анамнеза рака толстой кишки.
Вообще показанием к проведению колоноскопии кишечника является подозрение на любое из возможных заболеваний толстой кишки. В некоторых случаях для диагностики вначале назначают ирригоскопию – рентгенологическое исследование толстой кишки, однако при подозрении на опухоль чаще всего рекомендуют сделать колоноскопию, так как ее разрешающая способность значительно выше.
Противопоказания
- острые инфекционные болезни;
- перитонит;
- поздняя стадия легочной или сердечной недостаточности;
- тяжелые формы ишемического и язвенного колита.
Подготовка к колоноскопии
Чтобы результаты исследования были максимально точными, в просвете толстой кишки не должно быть жидкости и каловых масс. Для этого проводят специальную подготовку к колоноскопии.
Также обязательным этапом подготовки к колоноскопии является очищение кишечника, которое возможно двумя способами: медикаментозным или механическим (т.е. с помощью клизм).
В первом случае врач, как правило, назначает специальный препарат Фортранс, принимать который начинают за день до проведения исследования.
Во втором случае ставят 2-3 очистительные клизмы вечером в день, предшествующий процедуре, и 2-3 утром непосредственно перед диагностикой.
Выбирая конкретный метод подготовки к колоноскопии, обязательно стоит проконсультироваться с врачом.
Колоноскопия под наркозом или без анестезии?
Обычно колоноскопию проводят без анестезии, пациентам с выраженными болями в области делают местную анестезию (ксилокаин-гелем, дикаиновой мазью).
Многие больные, боясь делать данную процедуру, интересуются, возможна ли колоноскопия под наркозом. Врачи утверждают, что у подавляющего большинства это обследование не вызывает выраженных болевых ощущений.
Более того, при целом ряде состояний наркоз при колоноскопии кишечника просто нельзя делать, в том числе при выраженной сердечной недостаточности, тяжелом стенозе аортального или митрального клапана, при обострении бронхо-легочных заболеваний, при острых психиатрических и неврологических заболеваниях.
Но бывают ситуации, когда предпочтительнее колоноскопия под наркозом, и для этого также есть свои показания, например, массивные спаечные процессы в брюшной полости, тяжелые деструктивные процессы в тонкой кишке, дети до 10 лет.
Поэтому колоноскопия под местной анестезией используется крайне редко, если возникает потребность в обезболивании, то преимущество отдают седации – методу обезболивания специальными препаратами, с помощью которых человека погружают в состояние поверхностного медикаментозного сна.
Техника проведения процедуры
Колоноскопия, которую проводит опытный врач, длится примерно 30 минут. Перед началом процедуры пациенту дают расслабляющий препарат. Больной ложиться на кушетку на левый бок, подтянув колени к груди.
Применяется колоноскоп – длинный гибкий инструмент, примерно 1 см в диаметре. Это устройство вводят через задний проход и при умеренной подаче воздуха, расправляющего кишки, постепенно продвигают вперед.
Для облегчения продвижения аппарата пациента могут попросить сменить положение – перевернуться на спину.
В момент преодоления изгибов кишки человек может чувствовать дискомфорт, легкие спазмы и кратковременное усиление боли.
Если во время колоноскопии врач замечает какие-либо патологии, он делает биопсию – извлекает небольшие образцы ткани для дальнейшего анализа, который поможет определить характер образования. В этом случае время исследования немного увеличивается.
Осложнения после колоноскопии
Осложнения после проведения колоноскопии кишечника практически не наблюдаются. В редких случаях бывает:
- кровотечение может возникнуть после удаления полипа или биопсии, но обычно оно минимальное и очень быстро останавливается;
- побочная реакция на седативный препарат;
- разрыв в обследуемых тканях случается крайне редко, качество обследования зависит от профессионализма медицинского профессионала.
Источник: https://www.neboleem.net/kolonoskopija.php
Показания к колоноскопии кишечника, что показывает исследование, когда нужно делать, в каких случаях назначают
Колоноскопия является наиболее информативным методом диагностики заболеваний толстой кишки. Она позволяет подробно изучить слизистую кишечника и показывает практически любые патологии. Процедура неприятная, но полезная, так как может выявить заболевания на ранних стадиях и повысить шансы на успешное излечение.
Показания к проведению колоноскопии
В целях диагностики процедура назначается при следующих симптомах:
- боли в области живота;
- кровотечения из прямой кишки;
- нарушение стула (запор, диарея);
- наличие полипов в кишечнике;
- выделения из прямой кишки (гной, слизь);
- подозрения на проникновение инородного тела в прямую кишку;
- диспепсия и сопутствующие симптомы (изжога, метеоризм, вздутие живота).
Колоноскопия показана к проведению в качестве дополнительного исследования на основании других анализов. Процедуру назначают в случаях наличия крови в кале или после обнаружения патологий с помощью МРТ и КТ.
Диагностика с помощью колоноскопии является наиболее точной при выявлении полипов, язвочек, трещин, геморроя и новообразований в толстой кишке.
Колоноскопия в терапии
Колоноскопия является обязательной процедурой перед проведением операций по удалению различных образований или инородного тела.
Снимки внутренней поверхности прямой кишки дают хирургу всю необходимую информацию.
Данное исследование также назначается для остановки кровотечения кишечника, устранения заворота кишечника, биопсии тканей слизистой или при подозрениях на злокачественную опухоль.
Колоноскопия служит плановым мероприятием для пациентов после операции в толстой кишке, а также для людей с болезнью Крона.
Терапия с помощью колоноскопии позволяет обнаружить и удалить различные патологии кишечника, остановить кровотечения, удалить инородное тело и получить образец тканей для проведения биопсии.
Противопоказания
Существует ряд противопоказания к проведению процедуры:
- перенесенный инсульт;
- сердечная недостаточность;
- инфаркт миокарда;
- язвенный колит в острой стадии;
- беременность;
- эпилептические припадки;
- серьезные нарушения психики в стадии обострения;
- перфорация кишечника.
В спорных случаях решение о проведении колоноскопии принимает врач в зависимости от состояния пациента. Это могут быть острые инфекционные заболевания, болезненные менструации, наличие грыжи, период восстановления после перенесенной операции в области таза и др.
Колоноскопия и анестезия
Процедура причиняет пациенту боль и дискомфорт, поэтому в данном случае требуется анестезия. Обезболивание проводится с помощью седативных препаратов, местной анестезии или общего наркоза. Каждый способ должен быть обоснован по медицинским показаниям, чтобы не причинить лишний вред пациенту.
Местная анестезия обезболивает внутреннюю полость толстой кишки с помощью специального зонда, наконечник которого содержит анестетик. Данный способ наиболее безопасный, но малоэффективный.
Седативные препараты погружают пациента в особое состояние, когда все чувства, в том числе боль, притупляются. Однако человек все видит и слышит.
Главными достоинствами служат низкая токсичность и краткие сроки восстановления после применения препаратов. Минусом является относительная эффективность устранения болезненных ощущений, так как боль хоть и притупляется, но все же ощущается.
Общий наркоз полностью погружает пациента в глубокий сон. Человек не чувствует абсолютно ничего. Однако после наркоза требуется время, чтобы прийти в себя. К тому же данный способ опасен для людей с патологиями сердечно-сосудистой системы.
Колоноскопия болезненная и неприятная процедура, однако полезная и эффективная. При любой возможности рекомендуется делать ее без раздумий, даже если на это нет особых оснований. Многие заболевания толстой кишки протекают бессимптомно на ранних стадиях, и только колоноскопия способна обнаружить их.
Источник: https://onkologia.ru/diagnostika/prochie-metody-diagnostiki/pokazaniya-k-kolonoskopii-kishechnika/