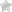Контролировать состояние ребёнка в утробе матери, следить за его нормальным развитием помогает кардиотокография плода (КТГ, KTG). Исследование входит в комплекс обязательных процедур (УЗИ и допплерометрия), благодаря которому можно определить патологические процессы на ранних стадиях развития (гипоксия, отклонения в сердечной деятельности).
Узнать состояние плода помогает кардиотокография
Кардиотокография плода – что это такое
КТГ плода представляет собой наиболее точное исследование, которое позволяет дать комплексную оценку состоянию будущего ребёнка:
- оценить сердечную деятельность и сердечный ритм;
- определить двигательную активность малыша;
- изучить частоту сокращений матки и оценить реакцию ребёнка на подобные движения детородного органа.
Суть кардиотокографии заключается в том, что к животу матери крепятся 2 датчика, каждый из которых выполняет свою функцию:
- один электрод считывает сердцебиение плода (крепится в том месте, где ритм прослушивается лучше всего);
- другой датчик регистрирует маточные сокращения (располагается внизу живота – дно матки).
В процессе обследования информация передаётся в специальный аппарат, который формирует график значений. Полученные показатели сравниваются с нормальными параметрами, на основе чего делается расшифровка и заключение.
Как выглядят датчики вместе с считывающим устройством показано на фото. Здесь же указан коэффициент технической готовности оборудования.
Устройство для кардиотокографии
Что показывает КТГ при беременности
Используя метод KTG, специалистам удаётся выявить возможные патологические отклонения или опровергнуть их наличие.
Исследование способно определить развитие таких опасных состояний при беременности, как:
- нехватка кислорода у плода (гипоксия);
- развитие инфекционных процессов внутриутробного характера;
- недостаток или избыток количества околоплодных вод;
- аномальные процессы в сердечной деятельности малыша;
- функциональные нарушения в плаценте (плацентарная недостаточность);
- ускоренное созревание плаценты, что грозит преждевременными родами.
КТГ показывает состояние плаценты
С какой недели делают ктг
Мониторить сердечный ритм плода с помощью кардиотокографии можно на сроке 28 недель. В это время сокращения уже чётко прослеживаются, но ещё нельзя оценить деятельность сердечно-сосудистой системы в целом. Чтобы получить полную картину состояния плода, КТГ рекомендуется делать с 30 недели.
Начиная с последнего триместра, уже можно изучить не только уровень сокращений жизненно важного органа, но и исследовать ряд показателей:
- реакцию ребёнка на частоту сокращений матки;
- характер биения сердца в моменты движения самого плода;
- цикл активности и состояние сна или покоя малыша.
Проводить КТГ можно с 28 недели беременности
КТГ могут назначить раньше 30 недель в том случае, когда есть подозрения на негативные отклонения в нормальном вышивании плода. В зависимости от выявленных патологий процедуру могут делать с частотой от 2 раз в месяц до 1 раза в 5 дней. Если беременность протекает нормально, достаточно 2–3 процедуры за весь третий триместр.
Подготовка беременных к кардиотокографии
Исследование плода с помощью КТГ проводится в период бодрствования малыша в утробе матери. Поэтому важно перед процедурой убедиться, что ребёнок не спит, иначе показатели будут искажены. Чтобы обследование прошло хорошо и дало достоверные результаты, беременной женщине необходимо выполнить несколько простых правил.
- Не проводить обследование на голодный желудок. Рекомендуется не только хорошо покушать, но и съесть что-то сладкое. Поступление глюкозы в кровь растормошит плод.
- Проделать лёгкие физические упражнения – походить по ступеньках прогуляться на свежем воздухе, сделать несложные упражнения с фитболом.
- Провести дыхательную разминку. Делать глубокие вдохи и выдохи. Малыши положительно реагируют на подобные манипуляции. Но не стоит задерживать дыхание – нехватка кислорода может вызвать стресс у малыша и навредить ему.
Перед процедурой кардиотокографии сделайте дыхательную гимнастику
Накануне обследования рекомендуется хорошо выспаться, избегать стрессовых ситуаций и эмоциональных перенапряжений. Если будет спокойной мама, у малыша не будет повода для беспокойства.
Важно!При подготовке к процедуре необходимо помнить, что пробуждение плода должно быть естественным. Запрещается стучать по животу, протирать его холодной водой или прикладывать холодные предметы. В противном случае это вызовит стрессовое состояние у маленького организма, что сильно исказит результаты анализа.
Как делают КТГ
Исследование проходит безболезненно и безопасно для матери и ребёнка. Беременной женщине нужно брать с собой подушку или плед, чтобы удобно расположиться на кушетке. После того, как пациентка приняла положение, лёжа или полулёжа на спине, оголяется живот и накладываются 2 электрода – 1 в месте наибольшей слышимости сердечного ритма ребёнка, 2 – внизу живота (дно матки).
Длительность исследования составляет от 35 минут до 1 часа. За это время датчики считывают значения основных показателей состояния плода на аппарат, который распечатывает их на бумажной ленте.
Расшифровка результатов обследования
Расшифровка КТГ подразумевает интерпретацию количественных и качественных показателей внутриутробного развития малыша.
Таблица «Описание основных параметров КТГ»
| Показатели | Норма | Возможные отклонения |
| Базальный сердечный ритм | 110–160 ударов/мин | Ниже 110 ударов/мин – брадикардия |
| Выше 160 ударов тахикардия | ||
| Отклонение от нормы не больше 20 ударов в сторону повышения или понижения – лёгкая степень нарушений частоты сердечных сокращений (ЧСС) | ||
| Больше 20 ударов от нормы– гипоксия, внутриутробная инфекция, обвитие пуповиной | ||
| Вариабельность сокращений сердечной мышцы (амплитуда ЧСС). Бывает кратковременной (short-term variation, STV) и долговременной (long-term variation, LTV). Определяет компенсированное состояние плода | 6–25 ударов за 60 секунд STV – интервал в рамках 6–9 миллисекунд LTV – 30–50 миллисекунд |
Меньше 6 ударов – монотонное биение сердца. В комплексе с брадикардией указывает на кислородное голодание плода – гипоксию |
| Повышение вариабельности свидетельствует о влиянии на малыша внешних раздражителей (приём мамой лекарственных средств) | ||
| Разница в 2–4 удара (амплитуда 5–15) – синусоидальный ритм. Такое бывает при анемии или тяжёлой степени гипоксии | ||
| Акцелериции (учащенный ритм по сравнению с базальным) | Увеличение на 15 ударов в минуту, которое за 10 минут должно повториться не менее 2 раз продолжительностью 15 секунд | Одинаковые акцелериции на протяжении всего времени исследования в сочетании с учащённым ЧСС – гипоксия |
| Децелерации (снижение биений сердца в сравнении с базальным ритмом) или низкие эпизоды | Их быть не должно | Замедление сокращений сердца на 15 ударов в минуту и больше с длительностью выше 15 секунд – нарушение нормального функционирования плаценты |
| Недостаток кислорода | ||
| Отклонения в проводимости защитной оболочки плода | ||
| Шевеления плода | 5–10 шевелений за весь период исследования. Допускаются икотоподобные движения малыша при нормальном сердцебиении | Отсутствие движений при повышении ЧСС – нарушения в сердечной деятельности |
| Икотоподобные движения или обычные шевеления без регистрации акцелерации – развитие гипоксии или аномалий в сердце | ||
| Снижение активности плода на поздних сроках беременности – свидетельство о приближении родов |
Запись кардиотокографии длится от 35 до 60 минут. При длительном обследовании может прослеживаться потеря сигнала. Этот показатель не является обязательным условием в КТГ. Если частота потери сигнала увеличила, но общая картина без отклонений, всё в порядке.
При нормальном протекании беременности специалисты используют критерии Доуза-Родмана:
- амплитуда сердечного ритма в рамках 5-26 ударов в минуту;
- есть движения плода (хотя бы 1-2);
- SVT – от 3 миллисекунд;
- регистрации минимум 2 акцелераций за 10 минут;
- нет урежений ЧСС.
Если все критерии соблюдены в течение 10 минут, состояние плода считается нормальным, и исследование можно закончить. В случае не соблюдения значений в рамках отведённого времени КТГ по figo считается подозрительным, и тщательно проверяются все показатели исследования.
Шкала Фишера
В расшифровку результатов КТГ входит не только описание каждого параметра, но и их оценка. Для этого принято использовать 10-балльную шкалу Фишера. Все составляющие теста оцениваются баллами от 0 до 2, после чего значения суммируются и специалист может выделить показатель состояния плода (ПСП).
- От 8 до 10 баллов – хорошее KTG при беременности. Малыш чувствует себя отлично, вынашивание протекает нормально. Повторное исследование можно сделать уже ближе к родам.
- От 6 до 7 – начальное нарушение в подаче достаточного количества кислорода плоду.
- От 1 до 5 – плохое КТГ. Опасное состояние ребёнка в утробе матери.
Таблица расшифровки КТГ по методу Фишера
Чем ниже суммарное количество баллов, тем выше риск преждевременных родов, так как большая вероятность гипоксии, внутриутробных инфекций, анемии или аномалий сердечно-сосудистой системы. Здесь требуется дополнительное обследование (УЗИ, допплер, лабораторные анализы) и назначение соответствующей терапии.
Индекс реактивности плода
Важный показатель состояния малыша в утробе матери. Он определяет уровень реактивности неверной системы на раздражители извне.
Индекс оцениваться по 5-тибальной шкале:
- нормальную реактивность нервной системы отображает высший балл – 5;
- начальные негативные нарушения – 4 балла;
- умеренное развитие патологический отклонений – 3 балла;
- выраженные нарушения реактивности – 2 балла;
- тяжёлая степень патологий в реактивности неверной системы – 1 балл;
- полное отсутствие у малыша реакции на внешние раздражители – 0 баллов.
Показатели реактивности плода
Отклонения в реактивности сильно влияют на работу сердца и сосудов плода. Важно вовремя выявить нарушения и скорректировать ведение беременности.
Нестрессовый тест
Мониторинг и оценка сердечной деятельности осуществляется с помощью нестрессового теста. Хорошее значение такого показателя, когда он отрицательный. При этом должны присутствовать 2–3 акцелерации. В случае положительного результата или его отсутствия речь идёт о кислородном голодании плода. Это может быть и ложной тревогой, поэтому врач рекомендует повторное исследование.
Нестрессовый тест плода для оценки сердечных показателей
Вред кардиотокографии
Кардиотокография является одним из немногих исследований, которое абсолютно безопасно для здоровья малыша и мамы. Оно не принесёт вреда даже при большой частоте повторений. В зависимости от выявленных отклонений, КТГ можно проводить на ежедневной основе, если этого требует состояние пациента.
Кроме того, кардиотокография является обязательным мероприятием непосредственно перед родами и во время родовой деятельности, схватках. Её применение здесь не зависит от протекания беременности (нормальная или с патологиями), а помогает следить за состоянием малыша во время прохождения по родовым путям.
Кардиотокография абсолютно безопасная процедура
Беременным женщинам важно понимать, что КТГ не только самый эффективный метод мониторинга состояния плода, но и полностью безопасный. Переживать не о чем.
Наиболее точным методом исследования развития малыша в утробе матери выступает кардиотокография. Метод отличается высокой информативностью – оценивает состояние сердечной деятельности, нервной системы и активности малыша. С его помощью можно выявить патологические изменения в маленьком организме и вовремя их устранить. Обследование полностью безопасно и не вредит здоровью матери и малыша.
Источник: https://cmsch71.ru/mammologiya/ktg-ploda-pri-beremennosti-pokazateli-rezultaty.html
Ктг (кардиотокография) при беременности и её расшифровка с указанием норм
Кардиотокография (сокращ. КТГ) даёт возможность оценить состояние малыша, его сердечной деятельности и развития беременности в целом.
Согласно плану обследований беременных, кардиотокографию назначают еженедельно начиная с 32 недели. Последняя диагностическая процедура может производиться в роддоме.
Содержание статьи:
- Что такое КТГ плода, как и для чего она проводится?
- Расшифровка результатов КТГ + норма всех показателей
- Нормальная кардиотокограмма плода. Какая она?
Что такое КТГ плода, как и для чего она проводится?
Кардиотокография – диагностическая процедура, в течение которой происходит беспрерывная регистрация сердцебиения, двигательной активности малыша и сокращений мышц матки.
Цель процедуры – выявление признаков гипоксии, анемии плода, отклонений в работе сердца (вплоть до врождённых аномалий). Также КТГ помогает диагностировать маловодие и фетоплацентарную недостаточность.
Современная аппаратура для проведения КТГ оснащается датчиками для оценки состояния сразу двух малышей. Это актуально, если женщина беременна двойней.
Первая плановая кардиотокография назначается на сроке в 32 недели, так как к этому времени у плода уже достаточно хорошо сформирован сердечно-сократительный рефлекс. Только с этого срока хорошо прослеживается взаимосвязь между активностью ребенка и его ритмом сердцебиения.
Кардиотокографию можно назначать и на более ранних сроках, патологические ритмы отлично распознаются уже с 20 недели беременности.
Процедура КТГ: как она проходит?
Кардиотокография проводится с помощью специальной аппаратуры, включающей в себя два датчика, подключенных к устройству для записи данных. Первый датчик регистрирует сердцебиение малыша, а второй – сокращения мышц матки.
Итак, сперва врач прикладывает к животу стетоскоп – трубочку с расширяющимся концом, с помощью которой слушают сердце ребенка во время каждого посещения акушера-гинеколога.
Так определяется место наилучшего прослушивания сердцебиения малыша. Далее на эту области кладут ультразвуковой датчик, и укрепляют его вокруг туловища с помощью ремня. Этот датчик будет фиксировать сердечную активность плода.
Второй датчик (тензометрический) также пристегивают ремнём к животу, но в области дна матки (выше пупка, примерно под рёбрами).
Для удаления между датчиком и кожей живота прослойки воздуха, которая мешает принимать данные, используют гель. Он абсолютно безопасен для малыша и матери.
Расположение датчиков при КТГ
Также будущей маме дают в руки пульт, который оснащён кнопкой. Женщина должна нажимать на неё каждый раз, когда почувствует, что ребенок шевелится. Это позволит оценить изменение частоты сердечных сокращений плода в период его активности.
Кардиотокография чаще всего длится 40, 60 или 90 минут. Но некоторые ЖК процедуру проводят и за 20-30 минут, а в роддоме при начале родовой деятельности на КТГ уходит около 10-15 минут. Этого достаточно, чтобы сделать выводы о состоянии плода по полученной кардиограмме.
Подготовка к КТГ
Для проведения кардиотокографии не требуется подготовка. Но для того чтобы показатели были объективными, во время процедуры женщина должна принять максимально удобное положение.
Обычно будущей маме предлагают сесть, откинувшись назад на спинку стула либо лечь полубоком (т.е. необходимо лечь на спину и слегка повернуться на левый бок, под правый же подложить валик или подушку).
- Кардиотокография не должна проводиться «лёжа на спине»!
- Так не будет сдавливаться нижняя полая вена, в результате чего выводы о состоянии плода будут максимально достоверными.
- Кстати, именно поэтому беременным рекомендуется спать на левом боку, ведь так ребёнку ничего не мешает получать кислород в достаточном количестве.
Нет гарантии, что во время КТГ ребенок будет бодрствовать. Поэтому женщине рекомендуется за 10-15 минут до процедуры съесть кусочек шоколада (его можно есть и во время процедуры), так малыш начнёт активничать.
Также за 8-12 часов до процедуры нельзя принимать Но-шпу (спазмолитики), седативные (успокоительные), обезболивающие и другие препараты, которые могут повлиять на результат кардиотокографии.
И ко всему прочему женщина должна быть здорова на момент проведения процедуры, так как ОРЗ/ОРВИ и другие инфекционно-воспалительные заболевания могут стать причиной постановки гипоксии плода. В таком случае КТГ необходимо будет пересдать после выздоровления.
При пониженном гемоглобине, у плода могут наблюдаться признаки гипоксии!
Стоимость КТГ
В бюджетных российских учреждениях процедура бесплатная. В частных клиниках стоимость складывается из нескольких факторов: качества аппаратуры и обслуживания, уровня заведения. В частных клиниках России ценовой диапазон составляет около 800-1200 рублей за одну процедуру кардиотокографии.
Опасно ли КТГ для плода?
Кардиотокография не имеет противопоказаний. Эта процедура на 100% безопасна как для малыша, так и для матери. Она полностью безболезненна и даже приятна, поскольку женщина имеет возможность слушать удары сердечка своего крохи почти целый час.
Кардиотокографию при беременности назначают раз в неделю, но ее можно делать хоть каждый день. Этот информативный метод позволяет своевременно определить, угрожает ли что-то плоду. При отклонении показателей от нормы назначают дополнительные методы диагностики, а также профилактические и лечебные меры.
Расшифровка результатов КТГ + норма всех показателей
Результатом КТГ являются кривые, распечатанные на бумажной ленте. После их расшифровки врач определяет, есть ли отклонения от нормы.
Кардиотокография оценивает такие показатели, как:
- базальный ритм (базальная ЧСС) — количество сокращений сердца малыша в минуту.
Прибор сам определяет частоту сердечных сокращений плода согласно считанным данным. При нарушениях в работе сердца, ЧСС может быть рассчитана не верно (уменьшена вдвое или наоборот).
Важно знать!
Если в обычном состоянии нормой является ЧСС равная 120-160 уд./мин., то во время физической активности, а также при тазовом расположении плода нормативная величина ЧСС значительно выше — 180–190 уд./мин.
При переношенной беременности считается нормальным, если нижняя граница базальной ЧСС находится в пределах 100-120 уд./мин.
В период покоя частота сердечных сокращений малыша (при головном предлежании) должна находиться в пределах 120-160 уд./мин.
Если ЧСС более 160 уд./мин., то это говорит о развитии у крохи тахикардии:
- умеренной — при базальной ЧСС от 160 до 180 уд./мин.;
- выраженной — при БЧСС свыше 180 уд./мин.
Тахикардия может наблюдаться при: лёгкой степени гипоксии плода, анемии у ребёнка, воспалении и инфицировании амниона (амнионит), чрезмерной выработке гормонов щитовидной железы у будущей матери (гипертиреозе).
При ЧСС более 200 уд./мин. и отсутствии вариабельности базального ритма ребёнку ставят диагноз — наджелудочковая тахикардия, которая может повлечь за собой развитие сердечной недостаточности.
Если ЧСС плода менее 120 уд./мин., то это свидетельствует о брадикардии:
- умеренной — при базальной ЧСС равной 100-120 уд./мин.;
- выраженной — при БЧСС менее 100 уд./мин.
Причиной возникновения брадикардии может быть умеренная или значительная гипоксия плода, тяжёлая анемия или наличие врождённого порока сердца.
Как правило, при значении ЧСС менее 100 уд./мин. и практически отсутствующей вариабельности ритма проводится экстренное родоразрешение. При таком состоянии риск внутриутробной гибели ребёнка очень велик.
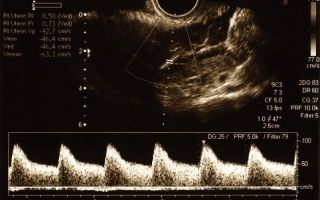
Патологическим базальным ритмом является и синусоидальный вид сердечного ритма (см. график 1), когда кардиограмма похожа на волнистую линию (без острых зубцов). Обусловлен такой базальный ритм развитием анемии у плода, наличием выраженной гипоксии или течением иммуноконфликтной беременности.
График 1 — Синусоидальный базальный ритм
При синусоидальном сердечном ритме и подтверждении дефицита кислорода у плода, решается вопрос проведения экстренного родоразрешения, дабы спасти жизнь малышу.
- вариабельность сердечного ритма характеризуется амплитудой (разницей между наибольшим и наименьшим числом ЧСС) и частотой осцилляций (количеством осцилляций за 1 минуту).
Размах ЧСС не имеет как такого диагностического значения. Он может достигать 50 и даже 90 уд./мин., что вполне допустимо.
В норме амплитуда должна быть в пределах от 6 до 25 уд./мин., а частота — от 7 до 12 раз в минуту.
Увеличение числа амплитуды осцилляций (свыше 25 уд./мин.) именуется в медицине «сальтаторным ритмом» (постоянно скачущие зубцы, чаще с нарастающим характером, см. график 2).
Сальтаторный сердечный ритм наблюдается при умеренной гипоксии плода, обвитие пуповины вокруг шеи/туловища или при компрессии пуповины (сдавливании пуповины, например, при её расположении между головкой ребёнка и тазовыми костями матери).
График 2 — Сальтаторный сердечный ритм плода
Снижение амплитуды осцилляции менее 6 уд./мин. называется «монотонным ритмом» (см. график 3, он без острых высоких зубцов).
Монотонный сердечный ритм наблюдается при гипоксии плода и ацидозе, дефектах развития сердца, тахикардии или если плод в момент диагностики всего-навсего спит. Также если беременная незадолго до процедуры приняла успокоительное, то именно это может сказаться на снижении вариабельности сердечного ритма ребёнка.
График 3 — Монотонный сердечный ритм плода
Отсутствие вариабельности ритма (0-1 уд./мин.) называют «немым ритмом» (см. график 4).
Встречается немой ритм при выраженной гипоксии плода, тяжёлом поражении его центральной нервной системы, несовместимых с жизнью пороках развития сердца плода.
График 4 — «Немой» или «нулевой» сердечный ритм
- акцелерации (ускорение сердечного ритма). При внешнем воздействии (пальпации плода во время влагалищного осмотра), при схватке либо движении самого малыша, у него срабатывает сердечно-сократительный рефлекс, и его сердцебиение учащается.
В норме сердечный ритм должен сопровождаться акцелерациями, причём с частотой 2 и более акцелерации в 10 минут. На графике акцелерации отображаются в виде высоких зубцов (на примере они отмечены галочками).
График 2 — Пример нормальной КТГ плода
Посчитаем (на примере) сколько акцелераций было на протяжении каждых 10 минут: в первые 10 минут было 4 акцелераций, во вторые 10 минут — тоже 4 акцелерации. Итого 8 акцелерации.
- децелерации (замедление сердечного ритма) — это реакции организма ребёнка на сдавливание его головки при сокращении матки.
В норме децелерации должны отсутствовать. Допустимо наличие лишь быстрых (ранних) децелераций, которые бывают во время сокращения матки. Незначительные ранние децелерации не являются неблагоприятным явлением.
- На кардиограмме децелерации имеют вид больших впадин (на графике 2 они обозначены крестиками).
- Если некоторые приборы сами отмечают галочками акцелерации, то децелерации приборы не отмечают.
- Медленные (поздние) децелерации, которые происходят в течение 30-60 секунд после очередного сокращения матки, говорят о гипоксии плода и фетоплацентарной недостаточности, а длительные — о преждевременной отслойке плаценты и других осложнениях беременности.
- Согласно максимальной амплитуде медленных децелераций различают следующие степени тяжести гипоксии:
- легкая — с амплитудой не более 30 уд./мин.;
- умеренная — с амплитудой от 30 до 45 уд./мин.;
- тяжелая — с амплитудой более 45 уд./мин.
Движения плода. Также ведётся регистрация двигательной активности малыша, о которой беременная сообщает компьютеру при помощи кнопки. За 1 час исследований должно быть зарегистрировано не менее 10 движений плода.
Наличие икотоподобных движений при нормальной кардиограмме не говорит о кислородном голодании плода.
Дыхательные движения. Их частота должна быть более 1 раза и продолжаться не менее 30 секунд.
Показатель состояния плода — это компьютерная оценка состояния малыша, которую автоматически даёт прибор по результатам проведённой кардиотокографии.
Оценка состояния плода высчитывается математически при помощи полученных данных. Точность такой оценки равна 90 %, тогда как точность визуальной оценки результатов кардиограммы врачом составляет всего 68%.
Приведём расшифровку показателей состояния плода, находящийся в следующих пределах:
- 0-1,0 — плод здоровый;
- 1,1-2,0 — начальные нарушения состояния плода;
- 2,1-3,0 — выраженные нарушения состояния плода;
- 3,1-4,0 — резко выраженные нарушения состояния плода.
Поправка на сон также рассчитывается автоматически и необходима для получения более точного окончательного результата КТГ. Благодаря учёту этого показателя повышается точность диагностики состояния здоровья плода.
В строке «поправка на сон» указан промежуток времени, когда плод спал, например, 0 — 30 = 30. Это значит, что с начала записи и по 30 минуту сердцебиение плода было спокойным, малыш в это время спал. А диагностику необходимо проводить только в часы бодрствования крохи.
Женщине предлагают изменить положение тела или скушать немного шоколада.
Это вся информация касательно первого графика на ленте — кардиограммы плода. Второй график — это токограмма. Она отражает сократительную активность матки (или маточную СА), которая не должна превышать 15 % от ЧСС малыша, а по продолжительности не должна быть больше 30 сек.
Конечную оценку состоянию плода дают по 10-бальной шкале:
- до 4 баллов. Ребенок страдает сильной гипоксией. Необходимо экстренное родоразрешение.
- 5-7 баллов. Наблюдается не угрожающее жизни кислородное голодание плода. Целесообразно провести дополнительные исследования его состояния или повторную КТГ через день-два.
- 8-10 баллов. Хорошее состояние плода.
Отклонения от норм не могут быть основанием для постановки 100%-ного диагноза, так как КТГ дает сведения о состоянии малыша только в определенный промежуток времени. Для подтверждения или опровержения того или иного недуга, назначают повторные процедуры кардиотокографии, допплерографию и УЗИ.
О плохих результатах КТГ говорит:
- базальный ритм менее 100 или более 190 ударов в минуту;
- вариабельность ритма менее 4 ударов в минуту;
- отсутствие акцелераций;
- наличие медленных децелераций.
При очень плохих результатах кардиотокографии врач направляет беременную женщину на кесарево сечение или вызывает роды искусственно. В процессе такого родоразрешения КТГ может производиться не один раз. В такой ситуации эта процедура позволяет определить, есть ли риск здоровью малыша.
Случается и так, что ребенок испытывает кислородное голодание, но он уже адаптировался к такому состоянию. Поэтому никаких отклонений от норм КТГ не покажет.
Источник: https://cyberpedia.su/14xf5a7.html
Ктг (кардиотокография) плода: показания и результаты
Состояние плода может оцениваться различными методами. Наиболее доступным и результативным считается кардиотокография. Ее достоинством является 100% гарантия того, что плоду ничего не угрожает при присутствии признаков благополучия. Сомнительные же результаты указывают на недостаток кислорода и серьезные патологии.
КТГ: сущность исследования
Чтобы период вынашивания ребенка завершился благополучно, необходимо контролировать состояние плода. Эту задачу выполняют врачи, применяя различные способы. Самый распространенный метод – это кардиотокография. Исследование базируется на анализе изменчивости частоты сокращений сердца плода в момент покоя, при шевелении, в условиях маточных сокращений.
Существуют определенные правила проведения КТГ. Очень важную роль играет положение женщины. От позы зависят результаты исследования. Кардиотокография плода может проводиться в положении будущей матери лежа на боку или полусидя.
Иногда женщине разрешается стоять. Выбор позы зависит от методики исследования, желания пациентки и от того, какой аппарат используется.
Проведение кардиотокографии лежа на спине нежелательно, так как получаемые результаты в таких случаях оказываются ложными.
Еще одно правило проведения кардиотокографии касается срока беременности. Первые сокращения сердца плода появляются на 5-й неделе. Однако они не контролируются нервной системой, поэтому на данном сроке проводить исследование бессмысленно. Назначается КТГ беременным женщинам гораздо позже.
Показания к проведению кардиотокографии
В большинстве случаев будущие мамы получают направления на исследование на 32-й неделе беременности. Однако, существуют и такие приборы, которые позволяют выполнять КТГ с 26-й недели. Показаниями к проведению исследования в условиях женской консультации является наличие следующих факторов риска возникновения кислородной недостаточности:
- узкий таз у женщины;
- неправильное положение плода;
- экстрагенитальные заболевания у женщины (гипотиреоз, нетоксический и тиреотоксический зоб,
- артериальная гипертензия, врожденные пороки сердца);
- многоплодная беременность;
- крупный плод;
- многоводие;
- привычное невынашивание (выкидыши, произошедшие 2 и более раз подряд);
- миома матки (доброкачественная опухоль в мышечном слое органа);
- невынашивание беременности инфекционного генеза;
- рубец на матке;
- плацентарные нарушения;
- перенашивание беременности.
В условиях родильного дома показаниями к КТГ плода являются задержка родов после разрыва оболочек, инфекции почек, мочевого пузыря и половых путей, разрыв матки, роды, осложнившиеся короткой пуповиной, ее выпадением или обвитием вокруг шеи плода. В этот список также следует включить преждевременную отслойку плаценты, дородовое кровотечение с нарушением свертываемости крови и первичную (вторичную) слабость родовой деятельности.
Проведение исследования: КТГ-аппаратура
Проведение процедуры кардиотокографии
Для выполнения кардиотокографии предназначен специальный аппарат. Его называют кардиотокографом. Для улавливания и записи сердцебиения плода используется ультразвуковой датчик. Его прикрепляют к животу будущей матери в том месте, где слышимость тонов сердца плода является наилучшей.
Аппарат при выполнении КТГ еще регистрирует маточные сокращения. Делается это с помощью тензометрического датчика. Он фиксируется в области дна матки. Изменения частоты сердечных и маточных сокращений отображаются на кардиомониторе.
Информация, которую преобразовывает аппарат, также фиксируется на бумаге в виде изображения. По графику, расположенному вверху, специалисты оценивают работу сердца плода. Внизу ленты отображаются сокращения матки и движения плода.
Какие патологии могут быть выявлены?
Не у каждой женщины период вынашивания ребенка заканчивается благополучно. Иногда происходит внутриутробная гибель плода (до родов или после). Статистика свидетельствует, что в 60% случаев смерть наступает из-за гипоксии. На остальные 40% приходятся другие причины (пороки развития, хромосомные нарушения, внутриутробные инфекции).
Гипоксия плода – это совокупность изменений в организме плода, вызванных недостаточным кислородоснабжением его органов и тканей. Следствием кислородной недостаточности является асфиксия.
При ней плод страдает от недостатка кислорода и избытка углекислого газа.
Из-за кислородного голодания в формирующемся организме происходят необратимые изменения, поражается центральная нервная система.
Дети, испытавшие острый недостаток кислорода, рождаются с полиорганными нарушениями. У малышей наблюдаются:
- судорожные припадки;
- легочные кровотечения и гипертензия;
- дисфункция кишечника;
- почечная недостаточность.
В некоторых случаях следствием асфиксии становится детский церебральный паралич.
Чтобы выявить гипоксию у плода, врачи проводят кардиотокографию. По результатам КТГ оценивается работа сердца. Если изменения в функционировании органа не наблюдаются, то плод не испытывает кислородного голодания. А вот патологические ритмы могут указывать на гипоксию, но не во всех случаях. Иногда нарушение сердечной деятельности связано с пороками развития. Для постановки точного диагноза будущим мамам помимо кардиотокографии назначаются дополнительные исследования.
Результаты кардиотокографии
Специалисты, расшифровывая кардиотокограмму, определяют базальный ритм, оценивают частоту и амплитуду осцилляций, выявляют децелерации и акцелерации, определяют эпизоды высокой и низкой вариабельности. Эти показатели являются очень важными. По ним можно узнать, страдает ли плод от недостатка кислорода.
Результаты кардиотокографии
Базальным ритмом считается средняя частота сокращений сердца плода. Норма этого показателя на 30−37-й неделях беременности – от 120 до 160 ударов за минуту. Состояние, при котором более 10 минут базальный ритм составляет от 160 ударов за минуту и выше, называют тахикардией. Причины ее возникновения могут быть следующими:
- инфицирование плода;
- поражение нервной системы;
- гипоксия;
- порок развития сердечно-сосудистой системы;
- анемия.
Может быть и такая ситуация, когда более 10 минут базальный ритм составляет менее 120 ударов за минуту. Данное состояние называется брадикардией. Чаще всего она возникает из-за:
- порока сердца;
- гипогликемии;
- гипотиреоза;
- патологий нервной системы;
- сдавливания головки плода или пуповины;
- цитомегаловирусной инфекции.
Не менее важный показатель кардиотокограммы – частота осцилляций. Под этим термином подразумевается количество однотипных колебаний базальной частоты, которые совершаются за 1 минуту. Норма этого показателя составляет от 3 до 6 ударов в минуту.
Вместе с частотой определяется амплитуда осцилляций – разница между абсолютным минимумом и максимумом всех осцилляций на 10-минутном промежутке без учета децелераций и акцелераций. Нормальные значения этого показателя равны 10−30 ударам в минуту.
Децелерации – урежения ЧСС продолжительностью от 15 секунд до 10 минут с амплитудой более 15 ударов в минуту. Они могут возникать из-за воздействия неблагоприятных факторов на центральные структуры плода или раздражения барорецепторов.
Акцелерации – увеличения частоты сокращений сердца плода. Они продолжаются более 15 секунд и превышают уровень базального ритма на 15 ударов в минуту. Акцелерации бывают спорадическими и периодическими.
Первые появляются в ответ на шевеления плода или действие внешних раздражителей. Периодические акцелерации возникают из-за сокращений матки.
Балльная шкала Фишера
Оценивается состояние плода по балльной системе, предложенной Фишером. Каждому показателю присваивается 0 баллов, если:
- базальный ритм меньше 100 или больше 180 ударов за минуту;
- частота осцилляций меньше 2;
- амплитуда осцилляций не превышает 5 ударов в минуту;
- децелерации поздние или вариабельные тяжелые, атипические;
- акцелерации не наблюдаются.
Показатели оцениваются в 1 балл, если:
- базальный ритм равен 100−119 или 161−180 ударам за минуту;
- частота осцилляций находится в пределах 2−6;
- амплитуда осцилляций составляет либо 5−9, либо превышает 30 ударов в минуту;
- децелерации ранние (тяжелые) или вариабельные (умеренные, легкие);
- акцелерации периодические.
Если же значения находятся в пределах нормы, то каждому показателю присваивается 2 балла.
Суммируя все баллы, получают число, по которому определяют состояние плода.
Если итоговый результат КТГ равен 8−10 баллам, то это значит, что плод не испытывает кислородной недостаточности. При 5−7 баллах состояние плода считается сомнительным, а при 0–5 – неудовлетворительным.
Наличие высоких и низких эпизодов
LTV − один из показателей, характеризующих вариабельность сердечного ритма плода. Он является средним значением всех ежеминутных сумм максимальных отклонений частоты сердцебиений плода от базального уровня. Норма LTV равна 30−50 мс.
Высокие и низкие эпизоды – показатели, оценивающие вариабельность базального ритма. Высокие эпизоды – это те части регистрации биения сердца, в которых, как минимум, 5 из каждых 6 последовательных минут имеют LTV выше, а низкие − ниже конкретного уровня. У самого уровня нет абсолютного значения.
Если в результатах КТГ плода присутствуют высокие эпизоды, то это считается хорошим показателем. Их наличие свидетельствует о том, что состояние плода является удовлетворительным.
Норма КТГ по неделям
Когда обследование назначается до 32-й недели беременности, показатели КТГ оказываются не в пределах нормы. В особенности это касается частоты сердечных сокращений.
На 32−37-й неделях беременности она составляет 120−160 ударов за минуту. До 32-й недели беременности показатель может колебаться в пределах 140−160 ударов за минуту.
Уменьшение частоты сердечных сокращений указывает на то, что плод испытывает недостаток жизненно важных элементов.
В заключение стоит отметить, что акушеры-гинекологи обязаны сохранить здоровье будущей матери и обеспечить возможность рождения здорового ребенка. Достигается эта цель благодаря кардиотокографии – методу, позволяющему оценить состояние плода.
Что такое ПСП при кардиотокографии?
Существует несколько способов оценки кардиотокограмм. Одним из них является метод математического анализа. Его предложил в начале 80-х годов профессор В. Н. Демидов. Сначала осуществлять анализ нужно было с ручной обработкой мониторной кривой. Затем планировалось автоматизировать этот процесс.
Через несколько лет профессор В. Н. Демидов разработал аппарат – компьютеризированный антенатальный кардиомонитор. Особенности прибора заключаются в том, что он определяет длительность исследования и при надобности продлевает его, устраняет влияние сна на результат и учитывает шевеления плода.
Оценка осуществляется по ПСП. Этим сокращением обозначается показатель состояния плода. По его значению можно определить, имеются ли нарушения у плода, здоров ли он.
Нормальное значение ПСП
Значения ПСП, рассчитанные при проведении КТГ во время беременности, могут колебаться в пределах от 0 до 4,0. Если показатель меньше 1,0, то это подтверждает то, что плод здоров. Значения от 1,1 до 4,0 обусловлены какими-либо патологиями:
- критическое состояние плода – от 3,1 до 4,0;
- выраженные нарушения – от 2,1 до 3,0;
- начальные проявления нарушения состояния плода − от 1,1 до 2,0.
Во время родоразрешения при выполнении автоматизированной кардиотокографии показатель рассчитывается по 10-бальной системе. Она аналогична шкале Апгар, представляющей собой систему быстрой оценки состояния ребенка. Тестирование проводится на 1−5 минуте после появления на свет. Оцениваются следующие критерии (каждому из них присваивается от 0 до 2 баллов):
- частота сокращений сердца;
- дыхание;
- цвет кожи;
- мышечный тонус;
- рефлекторная возбудимость.
Если у ребенка 7−10 баллов по шкале, то это значит что его состояние хорошее. Если же итоговый результат оказывается равным 5−6 баллам, то за малышом пристально наблюдают специалисты.
Через 5 минут они повторно проводят тестирование. Результат, повысившийся до 7−10 баллов, указывает на то, что о состоянии ребенка можно не беспокоиться.
Если же баллы оказываются на прежнем уровне, то за малышом продолжают пристально наблюдать.
Источник: https://uziprosto.ru/ultrazvuk/pri-beremennosti/ktg-kardiotokografiya-ploda.html
Рус-эксп — Фетальные мониторы и критерии анализа состояния плода. Кардиотокография (КТГ)
На протяжении всей истории акушерства и гинекологии диагностика состояний плода являлась одной из важнейших задач. На первых этапах применялась в основном аускультация, позволявшая выслушивать сердечную деятельность плода. Далее с развитием медицины и появлением новых технических средств появлялись возможности все более полной диагностики плода.
Так, одним из важнейших этапов в развитии диагностики беременности стало появление кардиотокографии – метода, основанного на совместном анализе кривых частоты сердечных сокращений плода (кардиотахограмма), сократительной активности матки (токограмма) и движений плода (актограмма).
Прибор, предназначенный для проведения кардиотокографии, получил название фетальный монитор (кардиомонитор плода, кардиотокограф).
Кардиотокография обычно может применяться с 24 недели беременности. Время проведения этого исследования может варьироваться от 10 минут до 1 часа, что связано с наличием определенных периодов сна у плода, которые могут длиться до 40 минут, и во время которых не всегда могут быть измерены все необходимые параметры.
Обычно для измерения ЧСС плода используется ультразвуковой датчик, для измерения сократительной активности матки используется тензометрический датчик (токодатчик). Кардиотокография подразделяется на непрямую (наружную) и прямую (внутреннюю).
Наружный метод наиболее широко распространен, является неинвазивным и может быть использован как при беременности, так и во время родов.
Кардиотокограмма отражает сложные процессы жизнедеятельности плода, поэтому ее обработка заключается в анализе различных характеристик, основными из которых являются: базальный ритм (БР), осцилляции, вариабельность базального ритма, акцелерации, децеларации, внутриминутная вариабельность ритма (STV — short-term variation), длинновременная вариабельность (LTV – long-term variation). Рассмотрим данные характеристики подробнее.
Базальный ритм, или же базальная частота сердечных сокращений (БЧСС), является средней частотой сердечных сокращений плода за определенный промежуток времени, обычно более 5 минут.
В зависимости от стадии беременности нормальные значения базального ритма колеблются от 110 до 150 ударов в минуту. Важным является тот факт, что физиологически ЧСС плода подвержена постоянным небольшим изменениям, для характеристики которых используются параметры, приведенные ниже.
Заранее отметим, что анализ кардиотокограмм основан именно на анализе этих важнейших параметров.
Осцилляции представляют собой отклонения ЧСС плода от среднего базального уровня. Изменения базального ритма характеризуется частотой и амплитудой мгновенных осцилляций. В норме частота мгновенных осцилляций составляет 6-12 в минуту.
Вариабельностью базального ритма называется разница по амплитуде между самым высоким и самым низким пиком в графике зависимости ЧСС плода от времени продолжительностью в 1 минуту, но не учитывая феномены акцелерации и децелерации (см. далее).
Обычно в норме амплитуда вариабельности сердечного ритма составляет 5-25 уд./мин. Отдельно выделяют синусоидальный тип вариабельности, при котором кардиотокограмма характеризуется повторением синусоидальной волны с частотой повторения цикла 3-5 в минуту и амплитудой волны 5-15 уд/мин.
Данный тип кардиотокограммы чаще всего связан с тяжёлыми нарушениями беременности, в частности, анемией плода, тяжёлой гипоксией, резус-конфликтом.
Помимо мгновенных осцилляций важное диагностическое значение имеют более длительные изменения базального ритма – акцелерации и децелерации:
Акцелерации (accelerations) – это преходящие увеличения (ускорения) базального ритма продолжительностью 15 секунд и более и амплитудой более 10-15 уд./мин.
Децелерации (decelerations) – это преходящие эпизоды урежения или замедления ЧСС плода более, чем на 15 уд./мин, продолжительностью 15 секунд и более.
STV (short-term variation) – это показатель разности между средними пульсовыми интервалами, зарегистрированными в течение предыдущего и последующего промежутка, равного 1/16 минуты.
Это синтетический показатель, расчет которого доступен лишь автоматизированным системам.
Его введение продиктовано желанием заменить показатель амплитуды мгновенных осцилляций, точный расчет которого был бы крайне труден ввиду большого количества мгновенных осцилляций, регистрируемых в ходе исследования. В норме STV составляет 5-10 мс.
- LTV(long-term variation) рассчитывается как среднее значение разницы между минимальными и максимальными пульсовыми интервалами за каждую минуту, или в случае длительной акцелерации между максимумом и базальным уровнем.
- На данном рисунке представлен экран мониторинга плода при двухплодной беременности и мониторинга состояния матери, отображенный на фетальном мониторе Comen Medical STAR5000C.
- Автоматизированный анализ кардиотокограмм
Кардиотокограмма представляет собой сложную кривую, которую можно описать множеством различных функций. Наиболее важными критериями являются параметры, описывающие вариабельность сердечного ритма плода, так как с помощью ее анализа можно с высокой вероятностью определить наличия дистресса у плода, т.е.
развития гипоксии, метаболического и респираторного ацидоза и других угрожающих нарушений. Ввиду сложности кардиотокограммы ее визуальный анализ затруднен, поэтому в связи с широким внедрением компьютерной техники стали использоваться автоматизированные системы оценки кардиотокограмм.
Мы рассмотрим наиболее значимые и распространенные из них.
Система бальной оценки Фишера в модификации Кребса. В конце 1976 году W. Fischer была предложена система бальной оценки, модифицированная в 1978 году Н. Krebs.
Данная система бальной оценки кардиотокограммы получила широкое распространение, она включает оценку частоты базального ритма, амплитуды мгновенных осцилляций, частоты осцилляций, количество акцелераций и децелераций за 30 мин., число шевелений плода за 30 мин.
В конце исследования система выставляет бальную оценку, по которой с определенной степенью вероятности (75%) можно судить о состоянии плода.
Оценка в 8–10 баллов по данным критериям свидетельствует о нормальной сердечной деятельности, 5–7 баллов — о начальных признаках нарушения жизнедеятельности, 4 балла и менее — о серьёзных изменениях состояния плода.
Данный вид оценки состояния плода применяется в различных кардиотокографах, в том числе в российских фетальных мониторах Сономед (где также применяется анализ по критериям FIGO, предложенный международной ассоциацией акушеров и гинекологов, но считающийся многими специалистами неудобным), а также в мониторах STAR5000C производства Comen Medical.
Критерии Dawes-Redman. В 1977 году английские профессоры Dawes and Redman предложили метод оценки кардиотокограммы, основанный на анализе параметра STV (показатель разности между средними пульсовыми интервалами). Стоит отметить, что анализ именно этого параметра является достаточно логичным, т.к.
при компьютерной обработке напрямую измеряются именно временные интервалы между соседними сердечными сокращениями, и все остальные параметры вычисляются на их основе.
Проведя анализ 8000 кардиотокограмм и сопоставив их с состоянием новорожденных детей после родов, ими были сформированы критерии, получаемые на основе анализа параметра STV, которые позволяли прогнозировать дальнейший ход беременности. Ниже перечислены наиболее важные из этих критериев:
- — Наличие эпизодов высокой вариабельности (признак нормы) — Средняя общая LTV (long-term variation) в течение всех эпизодов высокой вариабельности > 32 мс — STV (short-term variation) > 3 мс — Отсутствие децелераций большой площади — Наличие хотя бы одного движения плода или трех акцелераций — Соответствие базального уровня диапазону 116-160 уд./мин
- Различные авторы считают точность оценки состояния плода по критериям Dawes-Redman от 67% до 83%. Оценка по данным критериям положена в основу программы анализа состояния плода в фетальных мониторах британской компании Oxford Medical (Оксфорд Медикал) — Sonicaid TEAM
Метод математического анализа кардиотокограмм Демидова. Данный метод предложен профессором В.Н. Демидовым в 1983 году.
Оценка состояния плода во время беременности по данному методу проводится путем анализа интегрального диагностического показателя – показателя состояния плода (ПСП). Это четырехбальный показатель.
0-1,0 − свидетельствует о наличии здорового плода; 1,1-2,0 − о начальных нарушениях состояния плода; 2,1-3,0 − о выраженных нарушениях состояния плода; 3,1-4,0 − о резко выраженных нарушениях состояния.
По данным авторов средняя точность данной методики составляет 88,5%. Данный метод анализа применяется в фетальных мониторах Уникос, разработанных в России при участии Научного Центра Акушерства, Гинекологии и Перинатологии РАМН.
Заключение
Таким образом, как мы видим, существует множество автоматизированных систем, позволяющих оценивать состояние плода. Большое количество этих систем продиктовано тем, что ни одна из них не является идеальной.
Все в какой-то мере обладают погрешностью в анализе и прогнозировании состояния плода. В то же время существует и ряд фетальных мониторов, не обладающих функциями анализа.
Такие приборы тоже имеют право на существование, так как квалифицированный врач способен диагностировать состояние плода по данным кардиотокографии самостоятельно.
В случае же наличия автоматизированной системы анализа присутствие врача не обязательно, и диагностику может выполнить специалист-техник, что актуально для Запада с его системой разделения на специалиста, осуществляющего сбор данных пациента, и врача, проводящего диагностику.
В нашей компании Вы можете приобрести фетальные мониторы STAR5000, включая модели с автоматическим анализом состояния плода.
Источник: http://rus-exp.com/CTG-monitoring.php
Методы оценки сердечной деятельности плода (КТГ, допплерометрия)
Кардиотокография (КТГ) плода —наиболее доступный, надежный и точный метод оценки состояния плода в течение последнего триместра беременности. Кардиотокограф сконструирован таким образом, что он одновременно регистрирует ЧСС плода, сокращения матки и движении плода.
В настоящее время проведятся скрининг-контроли за состоянием плода как в амбулаторных условиях, так и в стационаре. В группах риска по перинатальным потерям скрининг-контроль проводится в динамике. Обычно регистрация сердечного ритма плода применяется с 30 лед.
беременности па ленте, двигающейся со скоростью от 10 до 30 мм/мин, в течении 30 мин, как минимум.
Для характеристики состояния плода с помощью КТГ используют следующие показатели: базальный уровень ЧСС, вариабельность базального ритма, частоту и амплитуду осцилляции, амплитуду и продолжительность акцелераций и децелераций, частоту сердцебиения плода в ответ на схватки, движения плода и функциональные пробы.
а) Базальный ритм (БР) — долгосрочное изменение ЧСС. Снижение его ниже 110 уд/мин классифицируют как брадикардию, а увеличение более 160 уд/мин — как тахикардию. Следовательно, длительная ЧСС в пределах 110-160 уд/мин расценивается как область нормы.
Тахикардию по степени тяжести различают: легкую (160-170 уд/мин) и тяжелую (более 170 уд/мин). Брадикардия также делится на легкую (110-100 уд/мин) и тяжелую (менее 100 уд/мин) степень тяжести.
Если брадикардия проявляется в промежутке времени не более 3 мин, а затем она возвращается к исходному БР, то ее называют децелерацией.
б) Вариабельностьхарактеризуется мгновенной частотой или кратковременными колебаниями ЧСС, соответствующие интервалу времени между двумя последовательными ударами сердца. Невооруженному глазу эти незначительные изменения кратковременной вариабельности при прочих стандартных сведениях незаметны. Их оценку производят с помощью компьютерных систем.
На практике при оценке состояния плода всегда имеется в виду долговременная или медленная вариабельность, которая обозначается как осцилляция. Осцилляции представляют собой периодические отклонения от среднего уровня БР, в основе которых лежат мгновенные сокращения сердечной мышцы от удара к удару.
Эта долговременная вариабельность характеризуется амплитудой и частотой осцилляции.
в) Амплитуду,или ширину записи, подсчитывают между самыми максимальными и минимальными отклонениями ЧСС в течение 1 мин. Она выражается в ударах в минуту. В зависимости от величины амплитуды выделяют следующие типы осцилляции:
• «немой» или монотонный тип (отклонения от базального уровня составляют 5 и менее ударов в мин);
• «слегка ундулирующий» — 5-9 уд/мин
- • «ундулирующий» (неравномерный, перемежающийся) тип, когда кратковременные периоды с уменьшением амплитуды медленных колебаний многократно прерываются нормальной КТГ и периоды уплощения превышают 10 мин (отклонения от базального уровня в пределах 10-25 уд/мин);
- • «сальтаторный» (скачущий) тип, нередко сочетающийся с высокой частотой осцилляции (отклонения от базального уровня более 25 уд/мин).
- г) Частоту осилляции определяют количеством пересечений линии, проведенной через середины осцилляции, за 1 минуту. По частоте различают следующие типы вариабельности БР:
- • низкая (менее 3 осцилляции в мин),
- • умеренная (от 3 до 6 осцилляции в мин),
• высокая (свыше 6 осцилляций в мин).Тахикардия характеризуется учащением ЧСС в течение 10 и более минут. Если ЧСС увеличивается в промежутке времени до 10 мин, ее называют акцелерацией. При акцелерациях наблюдается кратковременное повышение ЧСС минимум на 15 уд/мин на промежуток времени не менее 15 с.
Акцелерации разделяют на спорадические и периодические. Спорадические акцелерации возникают в связи с движениями плода или под влиянием экзогенного раздражителя. Периодические акцелерации возникают во время не менее трех следующих друг за другом схваток. Возникновение акцелерации до или после вариабельных децелераций расценивается как первичная и компенсаторная гахикардия.
Децелераций означают проходящие замедления частоты сердцебиения ниже уровня средней базальной частоты с амплитудой минимум 15 уд/мин и на время 10 с и более.
Децелераций бывают 4 типов:
- ü пикообразная— возникает спорадически или периодически, падение и восстановление сердечной деятельности наступает резко, продолжительность ее 20-30 с, амплитуда 30 уд/мин и более;
- ü ранняя децелерация — имеет постепенное начало и конец, урежение ЧСС по времени совпадает с пиком схватки, амплитуда ее пропорциональна силе схватки, общая продолжительность до 50 с;
- ü поздняя децелерация характеризуется запаздыванием уменьшения ЧСС относительно начала схватки, начало постепенное, вершина гладкая, период восстановления БР более пологий, общая продолжительность более 60 с;
- ü вариабельная децелерация указывает на вариабельность в конфигурации волны в различную временную связь с началом схватки, ее форма, продолжительность, время начала и восстановления могут не повториться, амплитуда ее колеблется от 30 до 90 уд/мин, общая продолжительность — 80 с и более.
Для оценки состояния, плода по данным КТГ используют балльную систему трактовки характера сердечной деятельности.
В 10-балльпой шкале оценивается сердечная деятельность плода по следующим параметрам: базальная частота, амплитуда осцилляции, частота осцилляции, акцелерации, децелерации. Каждый признак оценивается от 0 до 2 баллов.
Оценка «0» баллов отражает выраженные признаки страдания плода, 1 балл — начальные признаки страдания плода, 2 балла — нормальные параметры.
Не нашли то, что искали? Воспользуйтесь поиском:
Источник: https://studopedia.ru/11_179067_metodi-otsenki-serdechnoy-deyatelnosti-ploda-ktg-dopplerometriya.html