При подозрении на онкозаболевание биопсия проводится обязательно, так как без нее диагноз не считается окончательно установленным.
Биопсию делают и при некоторых неонкологических процессах. Например, при аутоиммунных тиреоидитах, некоторых видах гепатитов, болезни Крона и т.д.
В этой ситуации является дополнительным методом исследования и проводится тогда, когда данных неинвазивных диагностических методов (КТ, МРТ, УЗИ и др.) не хватает для постановки диагноза
Получите цены Минздрава Израиля
Виды биопсии
По способу забора материала существуют следующие виды биопсии:
- эксцизионная – иссечение всего новообразования или органа;
- инцизионная – иссечение части новообразования или органа;
- пункционная – чрескожный забор фрагмента ткани полой иглой.
- смывы и мазки.
Эксцизионная и инцизионная биопсия
Эти виды биопсии достаточно болезненны, поэтому проводятся под наркозом или местной анестезией в условиях операционной (исключением является биопсия под контролем эндоскопа), и после них требуется наложение швов.
Эксцизионная биопсия часто выполняется не только с целью диагностики, но и с целью лечения, инцизионная — только с диагностической целью.
Иногда во время хирургического вмешательства по поводу онкозаболевания приходится экстренно проводить инцизионную биопсию для уточнения объема операции.
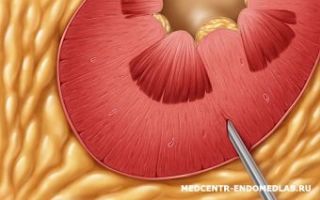
Пункционная биопсия
Малоинвазивный метод — пункционная биопсия. Его принцип заключается в том, что полая игла вводится в патологическое образование или орган, который нужно исследовать.
В неё попадают кусочки тканей, через которые прошла игла. После извлечения иглы эти участки направляются на исследование. Если нужно исследовать орган, расположенный глубоко (т.е.
его нельзя увидеть и «прощупать»), то пункцию делают под контролем УЗИ или рентгена.
Для большей точности и снижения травматизма биопсию могут делать под контролем УЗИ, эндоскопа, рентгена.
В практике применяются два вида пункционной биопсии:
- тонкоигольная (аспирационная, классическая);
- толстоигольная (режущая, трепан-биопсия).
Плюсом пункционной биопсии является то, что эта процедура малоболезненна. Ее делают без общей и местной анестезии.
Зачем проводят толстоигольную биопсию?
В некоторых случаях в место прокола кожи вводится местный анестетик. Но этот вид биопсии имеет и свои минусы. Во-первых, игла может не попасть в патологическое образование. Во-вторых, материала, оставшегося в полости иглы, может быть недостаточно для исследования.
Эти факторы существенно снижают достоверность метода. Опыт врача и качество оборудования, под контролем которого производится манипуляция, способны компенсировать первый недостаток. Чтобы компенсировать второй, применяются модифицированные методики, в частности, толстоигольная биопсия.
Для толстоигольной биопсии применяются иглы с резьбой, которые наподобие шурупа ввинчиваются в ткани. В полости иглы при этом остаются участки тканей, гораздо большие по объему, чем при тонкоигольной биопсии.
Проведение манипуляции и для врача, и для пациента значительно облегчают биопсийные пистолеты.
При выстреле трепан с огромной скоростью рассекает ткани, а гарпун фиксирует ткань в трубке. В результате в полости иглы оказывается большой столбик материала, который направляется на микроскопическое исследование.
Взятие мазков и смывов
По сути, взятие мазков и смывов не является видом биопсии, но они, как и биоптаты, применяются для определения типа ткани и клеток. Мазки-отпечатки берут с доступно расположенных объектов исследования. Так, взятие мазков на атипичные клетки широко применяется в гинекологии для ранней диагностики рака шейки матки.
Чтобы получить смывы, просвет полого органа промывают физиологическим раствором, например, при бронхоскопии можно получить смывы из бронхов. На злокачественные клетки также можно исследовать жидкость из кисты (например, кисты груди при подозрении на рак молочной железы) или какой-либо полости организма, например, плевральный выпот, асцитическую жидкость и т.д.
Исследование полученного материала
В зависимости от цели биопсии и количества полученной ткани в дальнейшем проводится:
- гистологическое исследование материала;
- цитологическое исследование материала.
При гистологическом исследовании под микроскопом изучаются срезы ткани.
При цитологическом исследовании изучается не ткань, а клетки.
Этот вид микроскопического исследования считается менее точным, но для него требуется меньшее количество материала. Кроме того, приготовление цитологического препарата не требует длительной подготовки и специальной аппаратуры.
Цитологическое исследование проводится обычно после аспирационной биопсии, взятия смывов и мазков.
Его применяют для срочного решения диагностических задач в ходе операции (установления природы опухолевого процесса, выявления прорастания опухоли в окружающие ткани и метастазов, наличия опухолевых клеток в краях операционного разреза и т.д.
), а также когда биопсия участка ткани для гистологического исследования невозможна или нежелательна (например, при подозрении на меланому).
Тут видны живые клетки — опытный диагност быстро отличает лейкозные (допустим) лейкоциты и другие атипичные элементы.
Значение этого метода велико при необходимости анализа обызвествленных и костных тканей, рыхлых, крошащихся масс и очень мелких очагов, не пригодных для гистологического исследования.
При биопсии опухолей наиболее рационально проводить и гистологическое, и цитологическое исследование биоптата. Но решающее значение для установления диагноза онкологического заболевания все же имеют результаты гистологического исследования.
Рассчитать стоимость лечения
Достоверность результатов биопсии
Достоверность гистологического исследования превышает 90%. Его положительный результат служит основанием для постановки окончательного диагноза и назначения схемы лечения, в том числе проведения операции по поводу онкологического заболевания.
Биопсию при подозрении на опухоль лучше делать в специализированных государственных медучреждениях, где работают опытные доктора и опытные патоморфологи.
Это значительно снизит вероятность диагностической ошибки.
Если результат гистологического исследования отрицательный, но у врача есть веские основания считать, что онкозаболевание у пациента все же имеется, проводятся повторные биопсии.
Цитологическое исследование является методом скрининговой (промежуточной) диагностики. Его результаты в значительной степени зависят от количества материала и его сохранности, а также от того, насколько прицельно он взят. Если результат цитологического исследования положительный, то это служит основанием для проведения более сложного гистологического исследования.
Отрицательный результат не отвергает предполагаемый диагноз онкологического заболевания.
Источник: https://onkolog-light.ru/biopsia
Биопсия кожи: показания, виды, результаты, осложнения, цена
Кожная биопсия предполагает взятие образца с определенного участка кожи для его дальнейшего микроскопического изучения. Подобная процедура проводится несколькими способами, после чего образец кожи отправляют на гистологию.
Показания к проведению
- Но даже если диагноз получит гистологическое подтверждение, то это никак не отразится на терапевтическом процессе.
- Довольно часто при наличии сомнений по поводу проведения биопсии, чтобы не доставлять пациенту дополнительных трат, целесообразнее направить пациента на дерматологическую консультацию.
- Но все же у процедуры имеется ряд показаний:
Чаще всего диагностика подобного рода проводится для определения рака, для которого характерно длительное незаживление и изменение кожной пигментации. Если кожная онкология выявлена своевременно, то лечение на раннем этапе будет более эффективным и поможет избежать ненужных последствий.
Забор биообразцов осуществляется несколькими методами вроде пункционной, петлевой, бритвенной, панч биопсией. По сути, биопсия представляет собой иссечение небольшого кусочка кожи или получение образца с использованием местного обезболивания.
Сегодня чаще всего применяются такие методики:
- Трепанобиопсия – из середины поражения берут столбик биоматериала вместе с эпидермальным слоем и подкожной клетчаткой. Сначала кожу в нужном месте растягивают, затем делают прокол иглой, вращая ее по кругу. Затем иглу вытаскивают, а получившийся столбик биоматериала вытягивают пинцетом и отрезают. Рану закрывают пластырем, а если она больше 3 мм, то зашивают.
- Бритвенная – методика предполагает получение биоптата путем среза выступающей части поражения посредством лезвия либо скальпеля. Срез после процедуры обрабатывают, чтобы избежать кровотечения.
- Панч биопсия – проводится специальным ножом трубчатой формы 2-8-миллиметрового диаметра. С виду это полая цилиндрическая трубка, имеющая режущие края. Ее продвигают вглубь пораженного места, вращая для удобства продвижения. Полученный образец представляет собой столбик ткани, состоящий из нескольких слоев вроде подкожной клетчатки, дермы и эпидермиса. Рану зашивают.
- Эксцизионная или инцизионная биопсия – когда иссекается все образование целиком или его часть.
- Петлевая биопсия – материал забирается специализированной петлей с помощью радиочастотного хирургического аппарата либо коагулятора.
- Пункционная – предполагает получение биообразца с помощью специализированной иглы и биопсийного шприца или пистолета. Когда нужный образец втягивается внутрь иглы и вынимается из места прокола.
Полученный биообразец помещают в формалиновый раствор либо специальный контейнер и отправляют в лабораторию на гистологическое и цитологическое исследование.
Подготовка
- Рассказать о вероятной беременности;
- Наличии лекарственной аллергии;
- Склонности к кровотечениям;
- Сообщить о лечении противовоспалительными препаратами (типа Преднизолона, который искажает результаты), кроверазжижающими медикаментами (вроде Варфарина или Аспирина, увеличивающих риск кровотечений), препаратами для иммунного угнетения (после пересадки имплантата) или для терапии диабета.
Техника взятия
В зависимости от цели исследования и места локализации могут применяться различные техники получения биоптата, которые наиболее оптимально подходят для конкретной клинической ситуации.
Биопсия новообразований кожи
- Обычно биоматериал при наличии кожных новообразований получают путем операции, в течение которой и отсекается нужная ткань.
- Биообразцы берутся разными способами, среди которых специалист подбирает наиболее подходящий в каждом отдельном случае, учитывая расположение образования, косметические последствия и пр.
- Биоптат берут:
- Бритвенным способом, когда с поражения скальпелем делается небольшой срез. Образовавшуюся ранку просто закрывают повязкой, зашивать ее не нужно. Таким способом может быть удалено целое новообразование, либо получен нужный биообразец.
- Инцизионная методика, когда опухоль частично удаляется и эти ткани исследуются под микроскопом. Подобная методика позволяет провести развернутое гистологическое исследование. После процедура рана нуждается в наложении шва.
- Пункционная методика, когда ткань получают при помощи специальной иглы 1-6-миллиметрового диаметра.
Отлично подходит для диагностики крупных опухолевых образований. Если опухоль меньше диаметра иглы, то подобная методика подходит для ее удаления.
- Тотальная методика предполагает полное удаление образования и его дальнейшее гистологическое исследование.
При подозрении на рак край иссеченного участка помечают, что в дальнейшем поможет с легкостью определить границы опухоли.
Для обезболивания при биопсийной диагностике используется анестетическая обработка лидокаином.
Гистология считается основным методом исследования кожных патологий. С пораженного участка берут образец кожи и отправляют на анализ, что позволяет выявить разнообразные кожные поражения.
Главное условие гистологического исследования – биоптат необходимо брать со слоем жировой подкожной клетчатки.
Обычно для этого используется эксцизионное иссечение кожи. Биоптат получают с использованием скальпеля либо биопсийной иглы. Затем ткани подвергаются микроскопическому исследованию и иммунофлюоресцентному окрашиванию.
Результаты
Атипичные результаты наблюдаются, когда в биообразце обнаруживаются грибковые либо бактериальные инфекционные процессы, выявляются патологии вроде васкулита, псориаза, волчанки, обнаруживаются раковые клеточные структуры (меланома, плоскоклеточный либо базальноклеточный рак), определяются доброкачественные новообразования (типа невусов, бородавок и папиллом, келоидов и кератоза, гемангиом и дерматофибром, нейрофибром и пр.).
Иногда проведенное исследование оказывается недостоверным. На результаты биопсии могут повлиять некоторые факторы:
- Прием НПВП;
- Лечение противогрибковыми лекарствами;
- Использование кортикостероидных кремов.
Поэтому о наличии подобных факторов необходимо предупредить врача заранее.
Осложнения
Среди наиболее вероятных осложнений диагносты выделяют:
- Долгое заживление раневой поверхности;
- Болезненный дискомфорт, проходящий самостоятельно через день-два;
- Кровотечения;
- Инфицирование.
Об этих рисках врач предупреждает пациента еще до процедуры, после чего больной подписывает специальное согласие на проведение кожной биопсии.
Уход за раной после процедуры
После получения биоптата остается ранка, требующая соответствующего ухода. В соответствии с размерами раневой поверхности в течение нескольких дней может понадобиться стерильная повязка.
Иногда в месте забора биообразца наблюдается незначительная кровоточивость. Если она не проходит и беспокоит на протяжении нескольких суток после процедуры, то необходимо обратиться к врачу.
После эксцизионной или пункционной методики получения биоптата на месте забора остается шрамчик. На открытых местах вроде лица, шеи, декольте он вызывает характерный дискомфорт. Такие раны затягиваются примерно 1,5-2 месяца. Если биообразцы брались с конечностей, то заживление будет длиться несколько дольше.
Уход за раной в этот период предполагает следующие действия:
- Перед обработкой или прикосновением к ране необходимо обязательно вымыть руки;
- Обработку проводят антисептическим средством, после чего заклеивают пластырем либо стерильной повязкой;
- Ранку необходимо содержать в сухости и чистоте;
- До заживления погружать место поражения в воду нельзя;
- Уход осуществляется до полного заживления или до снятия швов.
Обычно при бритвенном иссечении боли не ощущается и рану вскоре разрешается мочить. При пункционном получении биообразцов ранку зашивают, поэтому мочить ее запрещено 2-3 дня. Кроме того, избегайте растяжения кожи в месте забора биоптата, поскольку это может спровоцировать кровотечение.
Внимательно следите за самочувствием после процедуры. Если возникло лихорадочное состояние, место забора отекло и покраснело, оно кровоточит и нестерпимо болит, то необходимо без промедления обратиться за помощью.
Кожная биопсия в столичных клиниках обойдется в 830-2780 рублей.
Проходить биопсическую процедуру лучше в специализированных медцентрах и клиниках, где квалификация врачей на порядок выше сомнительных косметологических кабинетов.
Источник: http://gidmed.com/onkologiya/diagnostika-onk/biopsiya-kozhi.html
Гистологическое исследование биоптата органов и тканей
Классический гистологический метод анализа является основным этапом дифференциальных диагностических исследований патологических изменений в органах и тканях, прежде всего при онкологических заболеваниях.
- Биоптаты представляют собой полученные прижизненно образцы биологического материала посредством различных способов биопсии, либо в ходе проведения оперативного вмешательства.
- Забор биоптата должен проводиться со сведением к минимуму даже малейшей его деформации, с получением достаточного по размеру образца.
- Взятие биоптатов производят из самых разных тканей (кожа, костный мозг, лимфоузлы, легкие, органы ЖКТ, печень, почки, предстательная железа, матка и другие).
- Находят применение различные способы забора материала, заключающиеся в изъятии всего образования целиком либо его фрагмента, с использованием методов эксцизионной, инцизионной, пункционной, щипковой биопсии, путем иссечения тканей.
Суть гистологического исследования:
- заключается в проведении микроскопического анализа препаратов из биоптатов, извлеченных из тела обследуемого посредством биопсии, с целью исследования их морфологии и выявления патологических изменений;
- основное требование к материалу, подлежащему анализу, состоит в максимальном сохранении прижизненного состояния структуры ткани;
- полученный материал подлежит хранению и должен быть доступен в случаях, когда необходим повторный анализ;
- проводится по стандартной методике, либо в ускоренном варианте по показаниям.
Стандартная методика процедуры включает этапы:
- получения биоптата;
- фиксации его специальными растворами, чаще всего формалином;
- проведения дегидратации образцов с последующей пропиткой их парафином;
- формирования гистологических блоков;
- резки блоков с целью получения ультратонких срезов тканевых образцов при использовании микротома;
- помещения полученных срезов на предметные стекла;
- проведения окрашивания и подготовки препаратов для микроскопирования.
Ускоренная методика процедуры показана при экстренном заборе биоптатов при проведении операции, сводится к замораживанию образца и получению срезов тканей, подлежащих анализу.
Анализ проводится:
- при необходимости постановки диагноза онкологического заболевания, либо с целью его подтверждения;
- при проведении исследований с целью дифференциальной диагностики состояний предопухолевого, опухолевого, неопухолевого характера;
- при необходимости обоснования проведения тех или иных лечебных мероприятий, в том числе хирургических.
С учетом полученных данных в результате проведения гистологического анализа препаратов из биоптатов исследованного органа или тканей выдается бланк, содержащий описание процедуры, перечень выявленных патологических изменений, диагноз.
Диагноз может носить характер заключительного, ориентировочного, описательного.
Если данных для постановки диагноза недостаточно, приводится лишь описание данных микроскопического анализа.
Данная ситуация может быть обусловлена недостаточным объемом материала, техническими погрешностями анализа, недостаточным качеством препаратов.
Может быть рекомендовано повторное прохождение исследования, либо повторный микроскопический анализ имеющихся препаратов при достаточном уровне их качества.
Важность данного метода заключается в возможности получения достоверной информации о наличии злокачественного новообразования.
Источник: https://medcentr-Endomedlab.ru/analizy_biopsii/gistologicheskoe_issledovanie_bioptata.html
Взятие биоптатов кожи
Биопсия кожи — важный этап диагностики дерматозов, особенно опухолевой природы, поэтому взятие биоптатов кожи является наиболее распространенной хирургической операцией в практике дерматокосметолога.
Правильно взятый образец ткани кожи дает ценную информацию, в тс время как биоптат из элемента, нехарактерного для данного дерматоза, или из очень застарелого, либо, наоборот, только что развившегося скарифицированного, может быть бесполезным для качественного гистологического исследования [46].
Отправленный на гистологическое исследование биоптат должен сопровождаться краткой выпиской из истории болезни, где следует указать возраст пациента, клинические особенности заболевания, проводимое ранее лечение и участок, из которого был взят образец ткани. Гистологический диагноз, не подкрепленный необходимой клинической информацией, может ввести в заблуждение.
При взятии биоптатов из элементов на коже в основном выполняют иссечения в виде эллипса, с помощью перфоратора и тангенциально.
Планирование биопсии. Любые необычные новообразования желательно сфотографировать до биопсии. Следует заранее обговорить с патоморфологом размер биоптанта, необходимый для исследования, и получить фиксируюшис растворы. При выборе метода взятия биоптата необходимо придерживаться следующих правил.
- ♦ Биопсия может быть инцизионной, когда берут только часть пораженной ткани, и эксцизионной, предусматривающей полное иссечение элемента для гистологического исследования.
- ♦ При большинстве дерматозов биоптат берут из полностью сформировавшегося, нескарифицированного и ненфицированного элемента.
- ♦ Важно, чтобы биоптат содержал край элемента, часто являюшиися наиболее активной его частью, например при кольцевидной эритеме.
♦ При буллезных дерматозах биоптат берут только из свежих пузырей или из предбуллезных уртикарных элементов, развившихся менее 24 ч назад. Гистологичсское исследоване более старых пузырей может привести к ошибкам в диагностике.
♦ При необходимости использования метода прямой иммунофлюоресценции образца ткани от больного пузырчаткой биоптат берут с захватом видимо здоровой кожи вокруг элемента. Для диагностики герпетиформного дерматита методом прямой иммунофлюоресценции взятие биоптата производят на любом участке видимо здоровой кожи.
- ♦ При подозрении на васкулит биоптат берут с участка кожи выше колена, так как сосудистая сеть голени часто патологически изменена вследствие венозной гипертензии и стаза.
- ♦ При подозрении на кератоакантому образец ткани берут глубоко из новообразования, включая края и центр опухоли, а также прилегающую здоровую кожу.
- ♦ При подозрении на базально-клеточный рак и планировании удаления опухоли кюреткой биопсию с помощью перфоратора никогда не производят.
- ♦ При подозрении на меланому для устаноапсния точного гистологического диагноза предпочтительна эксцизия, а не шлифовка новообразования.♦ При взятии биоптата некоторые авторы рекомендует соблюдать следующие правила местной анестезии [8]:
- • вводить анестетик следует только подкожно, чтобы предотвратить искажение анатомического рельефа;
- • при подозрении на пигментную крапивницу комбинированный анестетик следует вводить вокруг биопсируемого элемента, а не непосредственно в него, так как сочетание лидокаина с адреналином может вызвать дегрануляцию тучных клеток к сильный отек.
Взятие биоптата эллипсовидным иссечением выполняется с целью гистологического исследования всего элемента, в том числе его краев, а также для оценки полной архитектоники новообразования.
Этот способ применяют для взятия образца подкожной ткани, а также при узловой эритемы, узловом васкулите; для взятия образца ткани для дополнительною культурального.
иммунофлюоресцентного, электронно-микроскопического исследования.
Техники проведения процедуры. Эллипсовидное иссечение планируют с учетом участка кожи и расположения кожных складок и моршнн.
Лицо. Естественные морщины и складки легко заметить у пожилых людей; у молодых они видны, если попросить их улыбнуться, нахмуриться, поднять брови, сильно зажмурить глаза, сложить губы трубочкой и т.д. На рис. 5.18 показаны участки эллипсовидного иссечения с учетом расположения кожных складок и морщин ни лице.
Рис. 5.18. Участки эллипсовидного иссечения кожи на лице
Конечности. Кожу полностью расслабленной конечности берут в складку и легко определяют направление разрезов. Иссечение элементов, расположенных на сгибательных поверхностях верхних и нижних конечностей, производят поперечно, а па разгибательных — вдоль их оси.
Туловище. Для определения направления разрезов можно ориентироваться на линии Лангера. Если нет уверенности относительно их направления, то иссечение элемента производят вкруговую на предварительно растянутой коже. Из-за растяжения кожи рукой хирурга рана будет круглой, а после прекращения растяжения раневое пространство приобретет эллипсовидную форму.
После того как определено направление разреза, с помощью маркера на коже рисуют эллипс, по контуру которого будут производить иссечение. Такую методику иссечения называют также веретенообразной. Верхушечный угол эллипса составляет приблизительно 30°. Ось иссекаемого участка зависит от расположения складок кожи и краев элемента.
Если отношение длины к ширине при веретенообразном иссечении меньше 4:1 или одна сторона длиннее другой, в углах зашитой раны может развиться избыточная ткань — «собачьи уши», которые при небольших размерах самостоятельно выравниваются и сглаживаются, поскольку рана подвергается сокращению; при больших размерах их приподнимают кверху с помощью кожного крючка и иссекают скальпелем [10, 27. 32].
Перед взятием биоптата производят местную инфильтрационную анестезию с помощью тонкой иглы, вводимой в область элемента. Затем скальпелем, направленным вертикально к поверхности кожи, производят разрез.
Если края раны будут скошены и в образце ткани отсутствует подкожная клетчатка, то, скорее всего, такой биоптат будет непригоден для гистологического исследования, а образовавшаяся рана будет хуже заживать (рис.
5.19).
Рис. 5.19. Выполнение эллипсовидного разреза для взятия биоптата. а — неправильно; б — правильно
После проведения разреза кожный веретенообразный лоскут поднимают крючком (рис. 5.20. а). Для ушивания образовавшейся раны иглу с шовным материалом ввводят вертикально к поверхности кожи (рис. 5.20, б), прокалывают всю толщину эпидермиса и дермы (рис. 5.20. в). Шов накладывают колбообразно, слегка выворачивая края раны (рис. 5.20, г).
Особую осторожность при взятии биоптата следует соблюдать на участках, склонных к образованию келоидов (верхняя часть спины, груди и нижней челюсти), и в тех областях, где заживление происходит более медленно (голень), а также в тех случаях, когда образование заметных рубцов вообще нежелательно (например, на лице у молодой женщины).
Эллипсовидное иссечение кожи с подрезанием нижележащей ткани. После обширного эллипсовидного иссечения края раны могут находиться друг от друга на значительном расстоянии.
Для того чтобы их сблизить, кожу, прилегающую к ране, отделяют от подкожной клетчатки так, чтобы она могла свободно перемещаться (рис. 5.21).
Подрезание позволяет также получить лучший косметический результат, поскольку на последних стадиях заживления рассасывающиеся швы ослабляются и в случае натяжения краев рана может разойтись и впоследствии оставить заметный рубец.
Рис. 5.21. Эллипсовидное иссечение кожи с подрезанием подлежащих тканей
На лице подрезание следует производить неглубоко, чтобы не повредить лицевой нерв; на туловище и конечностях подрезание лучше производить между поверхностной и глубокой фасцией, на волосистой части головы — в свободном слое ареолярной ткани между надчерепным апоневрозом и надкостницей черепа. Множественные расслабляющие разрезы в надчерепном апоневрозе позволяют легче перемещать кожу волосистой части головы.
Во время подрезания возможно сильное кровотечение с образованием гематомы, поэтому после подрезания более чем на несколько миллиметров следует наложить несколько глубоких кожных швов, закрывающих «мертвое» пространство и таким образом снижающих вероятность образования гематомы.
Взятие биоптата перфоратором выполняют, если нужно взять образец ткани из опухоли перед радикальной операцией или для проведения диагностических исследовании методом прямой иммунофлюоресценции, электронной микроскопии или культуральным методом, с целью гистологичсского исследования состояния волосяных фолликулов, а также при удалении мелких образований на коже, для взятия небольшого колличества ткани. Перфоратор (пробойник) представляет собой инструмент с навинчивающимися металлическими цилиндрическими полыми насадками разного диаметра с очень острыми краями.
Техника проведения процедуры. После анестезии незанятой рукой кожу вокруг элемента растягивают параллельно линиям Лангера и устанавливают перфоратор перпендикулярно поверхности кожи непосредственно на элемент (рис. 5.22. а, б). Для того чтобы перфоратор достиг достаточно глубоких слоев кожи, его вводят вращательными движениями так.
чтобы взятый образец ткани содержал подкожную клетчатку. В момент забора ткань попадает в трубку и вынимается вместе с перфоратором. Если этого не происходит, основание биоптата отсекают ножницами или скальпелем, надавив на окружающую ткань. Для того чтобы отделить ткань более глубоко, вначале ее следует приподнять пинцетом и только затем отсечь.
При взятии биоптата перфоратором заживление обычно проходит легко, так как образующийся круглый дефект самопроизвольно приобретает эллипсовидную форму и легко кауторизируется или сшивается одним швом (рис. 5.22, в).
При взятии биоптата перфоратором на волосистой части головы угол введения инструмента должен быть ориентирован по ходу роста волос и достигать подкожной клетчатки (рис. 5.23). Несколько глубоко (на 3-4 мм) взятых образцов ткани обеспечивают в целом большую информативность, чем одни образец.
Перфоратором удается взять только мелкий образец ткани, поэтому не всегда возможно составить полное представление обо всем образовании. Эллипсовидная биопсия в этом плане является более демонстративной и может иметь большую ценность для гистологического исследования.
При взятии ткани перфоратором также невозможно оценить морфологию ткани на границе элемента Такой вид биопсии часто непригоден для взятия образцов элементов, развившихся первично в подкожной клетчатке, например в случае узловой эритемы. Если с помощью перфоратора не удастся получить биоптат с полностью сохраненным волосяным фолликулом, следует использовать эллипсовидное иссечение [40].
Взятие биоптата тангенциальным иссечением. Этот вид иссечения в англоязычной литературе называют shave excision, что переводится как сбривание. Так как термин «сбривание» может быть понят буквально или неправильно истолкован, в дерматологической литературе част используют такие синонимы, как «тангенциальное иссечение», «пластинчатое иссечение», «субцизия» или «субсекция».
Тангенциальное иссечение можно применять для взятия биоптата, но главным образом его используют для удаления различных эпидермальных или поверхностных дермальных новообразований. Если тангенциальное иссечение производят с диагностической целью, врач должен предположить клинический диагноз.
Этот метод, по данным ряда авторов [19, 31], не используют при новообразованиях с подозением на малигнизацию, достигающих глубоких слоев дермы или подкожной клетчатки, например, при плоскоклеточном и базально-клеточном раке или меланоме.
В таких случаях для взятия биоптата используют эллипсовидное иссечение или другие методы. Нередко при поверхностном тангенциальном иссечении длительно существующего невуса гистологическое исследование может показать псевдозлокачественные изменения.
В таких случаях также показано глубокое и более широкое иссечение, которое позволяет произвести полное удаление элемента и качественный гистологический анализ.
При отсутствии сомнений в диагнозе тангенциальное иссечение можно применить для удаления папиллом, актинических и себорейных кератом. доброкачественных новообразований придатков кожи, мелких меланоцетарных невусв, пиогенной гранулемы, ринофимы, гипертрофических рубцов, бородавок, а также при трансплантации.
Следует отметить, что кроме этой методики, существуют и другие способы удаления образований, расположенных в эпидермисе и верхней части дермы: химический пилинг. криохирургия, кюретаж, дермабразия, электродесекация и электрофульгурация, лазерный луч (например, расфокусированный СО2-лазер), применение топических цитостатиков (5-фторурацил) и др.
Техника проведения процедуры. При тангенциальном иссечении элемент удаляют скальпелем, направленным почти параллельно коже. На месте удаления остается рана, которая либо находится на одном уровне с поверхностью кожи, либо слегкa углублена. Заживление происходит вторичным натяжением.
Объем тангенциального иссечения зависит от площади, краев и глубины элемента, а также от угла, под которым находится лезвие по отношению к коже (чем больше угол, тем глубже рана); имеют значение также силы сжатия или растяжения, примененные к рассекаемой ткани.
Поверхностное иссечение является наиболее тангенциальным (рис. 5.24, а, уровень А), тогда как увеличение угла иссечения вызывает эффект «подрезания» или «ямки» (см. рис. 5.24, а, уровень В) или блюдцеобразного углубления (см. рис. 5.24, а, уровень С).
Разрез с одного края приводит к частичному иссечению элемента, а со всех сторон — к его полному удалению (рис. 5.24, б). Подъем кожи за счет сжатия ее пальцами (рис. 5.24. в) или инфильтрации анестетиком (рис. 5.
24, г) будет способствовать более глубокому иссечению элемента.
Рис. 5.24. Перекрестное иссечение невуса. а — разные уровни при иссечении бритвой (А, В, С), б — величина отступа от края здоровой кожи, в — сжатие пальцами (показано стрелками) способствует подъему глубоких слоев кожи: г — инфильтрационная анестезия локально увеличивает объем дермы и способствует более глубокому иссечению, сопоставимому с уровнем С.
Тангенциальное удаление поверхностного элемента, например себорейной кератомы, произвоодят следующим образом (рис. 5.25). Свободной рукой слегка растягивают кожу таким образом, чтобы обеспечить фиксацию кератомы. Скальпелем, установленным почти горизонтально, иссекают элемент, равномерно продвигая лезвие в одной плоскости.
При операции применяют очень острое лезиие скальпеля № 15 с односторонней заточкой. Им удобно удалять экзофитные образования, расположенные на плоской или выпуклой поверхности кожи, или в случаях, когда желательно формирование блюдцеообразного углубления. При иссечении крупных себорейных кератом удобнее использовать лезвие № 10.
Рис. 5.25. Тангенциальное иссечение новообразований на коже
Некоторые дерматохирурги вместо скальпеля предпочтают применять лезвия для бритья; U-образный контур лезвия бритвы, согнутого пальцами или укрепленного на специальной ручке, способствует наиболее точному иссечению.
Это особенно важно при удалении элементов, расположенных на вогнутых поверхностях (например, на латеральных участках носа).
Тонкую кожу на веках или на других участках часто трудно зафиксировать, поэтому в таких случаях для иссечения можно использовать ножницы.
Глубина иссечения и соответственно образующийся рубец зависят от характера, размера и расположения новообразования. Например, если производится частичное, относительно поверхностное иссечение пограничных или внутридермальных невусов, остаются менее заметные рубцы, чем рубцы после эллипсовидного иссечения.
Если невус рецидивирует, он может быть повторно удален тангенциально, в то время как линейный или гипертрофический рубец, оставшийся после эллипсовидного иссечения, иногда бывает более уродливым, чем сам удаленный невус. Образовавшиеся рубцы становятся менее заметными, если граница иссечения гармонирует с окружаюшей кожей. Для этого при необходимости производят сглаживание краев раны с помощью электрокаутера.
Иногда на месте не до конца иссеченных меланоцитарных невусов, особенно на участках с сохраненными фолликулами, отмечаются пигментация или рост волос. В этом случае в зависимости от количества сохраненных меланоцитов применяют эллипсовидное иссечение, электрохирургию или криодеструкцию.
Источник: http://www.easyschool.ru/books/cosmetology/prakticheskaya-dermatokosmetologiya/vzyatie-bioptatov-koji
Биопсийная диагностика дерматозов – морфологическое исследование биоптатов в целях диагностики заболеваний кожи (кроме новообразований) (Pathology of skin biopsies) — узнать цены на анализ и сдать в Москве
Метод определения Гистологическое исследование биоптатов кожи (окрашивание гематоксилин-эозином) с морфологическим описанием и оценкой согласно гистологической классификации ВОЗ.
Исследуемый материал Биоптат кожи, фиксированный в забуференном 10% растворе формалина
Доступен выезд на дом
Гистологическое исследование биоптатов кожи при наиболее тяжелых и распространенных заболеваниях, трудно поддающихся лечению из-за неясности пато- и гистогенеза многих из них (аллергические заболевания кожи, болезни обменного характера, генетически детерминированные заболевания, неинфекционные эритематозные, эритематозно-сквамозные и папулезные болезни, везикулобуллезные (везикулопустулезные) болезни, сосудистые поражения, болезни соединительной ткани, гранулематозные, инфекционные, вирусные и паразитарные болезни кожи).
В диагностике неонкологических болезней кожи большое значение имеет морфологическое (патогистологическое) исследование.
Известно более тысячи неопухолевых заболеваний кожи, многие из которых, сходные по клиническим проявлениям, имеют разную этиологию и морфологическую картину.
Биопсийное исследование дает возможность диагностировать заболевание на разных этапах его развития, определить стадию процесса, форму той или иной болезни.
Гистологическое исследование в дерматологии имеет свои методологические границы. В части случаев установить точный диагноз при морфологическом исследовании биоптата невозможно.
Лишь немногие дерматозы, кроме опухолей, имеют характерное (специфичное) гистологическое строение.
Чаще гистологическая картина позволяет только предполагать той или иной диагноз, а может быть совершенно неспецифичной.
Значение гистопатологического исследования часто заключается в подтверждении клинического диагноза или исключении тех дерматозов, диагностика которых основывалась на клинической картине заболевания.
Наибольшие трудности встречаются при гистологическом исследовании большой группы неинфекционных воспалительных дерматозов. При чешуйчатом и красном плоском лишае, красной волчанке гистологические изменения обычно специфичны, однако гистологический диагноз может быть только предположительным.
При розовом лишае и парапсориазе гистологические изменения всегда неспецифичны.
В случаях инфекционных заболеваний (глубокие микозы, туберкулез, сифилис) клинический диагноз может быть установлен только после применения более точных (ПЦР, иммунофлуоресценция) дополнительных методов определения возбудителя.
Сочетание клинических и морфологических данных делает клиническую диагностику возможной даже в тех случаях, когда изменения в структурах кожи не являются характерными.
Наиболее информативное гистологическое исследование возможно при получении патологоанатомом детальных клинических данных, включая дифференциальный диагноз и фотографии пораженного очага. Важно корректно провести биопсию пораженного очага.
Гистологическое исследование полностью развившегося патологического элемента более информативно, чем исследование свежего или развивающегося элемента. Как правило, не рекомендуется включать нормальную ткань в участок биопсии (У.Ф. Левер, 2014) – многие дерматозы характеризуются гистологическими изменениями нижней части дермы и подкожной жировой ткани.
Если на коже имеется несколько типов высыпных элементов, для точного гистологического диагноза целесообразно исследовать все.
Первый этап диагностики любого поражения кожи включает анализ анамнеза, симптомов, возникновения и течения заболевания, его продолжительности, локализации патологических изменений и других факторов экзогенного или эндогенного характера, в том числе эндокринных, обменных, нервных и иммунных нарушений. Большое значение имеют данные о давности заболевания, сезонности и склонности к рецидивам.
Пребывание больных в эндемичных районах позволяет установить диагноз инфекционных дерматозов (лейшманиоза, лепры, тропических трепонематозов и др.); работа с животными позволяет заподозрить глубокую трихофитию, сибирскую язву. Контакт с неблагоприятной профессиональной средой (углеводороды, химические соединения) обусловливает возникновение профессиональных дерматитов, экземы, меланодермий.
- Буллезные дерматозы (вопросы клинико-морфологической диагностики иморфогенеза по данным электронной и атомносиловой микроскопии). Под ред. В.И. Прохоренкова, А.А. Гайдаша, Л.Н. Синицы. — Красноярск: ООО «ИПЦ «КАСС». 2008;188.
- Грэхем-Браун Р., Бурк Д., Канлифф Т. Практическая дерматология. Пер. с англ. под ред. Н.М. Шаровой. — М.: Изд. «МедПресс-информ». 2011:360.
- Дерматовенерология. Национальное руководство. Под ред. Ю.К. Скрипкина, Ю.С. Бутова, О.Л. Иванова. — М.: Изд. «ГЭОТАР-Медиа». 2011:1024.
- Клиническая дерматовенерология: в 2-х т. Под ред. Ю.К. Скрипкина, Ю.С. Бутова. — М.: Изд. «ГЭОТАР-Медиа». 2009.
- Самцов А.В. Акне и акнеформные дерматозы: монография. — М.: Ют-Ком. 2009:288.
- Цветкова Г.М., Мордовцева В.В., Вавилов A.M., Мордовцев В.Н. Патоморфология болезней кожи. — М.: Изд. «Медицина». 2003:496.
- Elder D.E. et al. Lever’s Histopathology of the Skin. 11th edition. 2014:1544.
Источник: https://www.invitro.ru/analizes/for-doctors/139/52460/
Биопсия кожи
Биопсия — метод исследования, при котором проводится забор клеток или тканей из организма с диагностической целью. Биопсия является обязательным методом подтверждения диагноза при воспалительных, предраковых, раковых, опухолевых заболеваниях кожи.
Виды биопсии:
- Punch биопсия – с помощью трубчатого ножа выполняется изъятие кусочка пораженной кожи, от 3 мм до 7 мм ткани. Широко используется в дерматологии.
- Эксцизионная биопсия — в результате хирургического вмешательства происходит изъятие всего исследуемого образования или пораженного участка кожи.
- Инцизионная биопсия кожи — в результате хирургического вмешательства происходит изъятие части образования или пораженного участка кожи.
- Пункционная биопсия — в результате прокола полой иглой исследуемого образования происходит забор фрагментов или столбика ткани.
- Трепан биопсия — отличается от пункционной диаметром иглы (трепана). В связи с этим проводится не цитологическое, а гистологическое исследование материала пункции, а в ряде случаев и гистохимическое.
- Аспирационная биопсия — материал получают с помощью вакуум-экстракции из органа.
Инцизионная и эксцизионные биопсии, (когда материал получают в результате хирургического вмешательства при полном удалении образования). Это обязательное требование к диагностике и лечению онкоопасных заболеваний.
Цели и задачи биопсии:
Биопсия — наиболее достоверный метод исследования в случае необходимости установления клеточного состава ткани. Взятие тканей и последующее их исследование под микроскопом позволяет определить точный клеточный состав исследуемого материала.
Существенным обстоятельством, определяющим необходимость биопсии, является определение объёма оперативного вмешательства и подтвердить диагноз онкологического заболевания.
Если после операции выяснится, что злокачественной опухоли не было, закономерно встанет вопрос о напрасном выполнении операции.
Показания к проведению биопсии:
Выполнение биопсии требуется при подозрении на заболевание, диагноз которого не может быть установлен достоверно с помощью других методов исследования.
Однако сегодня биопсия широко применяется в диагностике и других заболеваний. Прежде всего, при подтверждении клинического диагноза, в частности при воспалительных заболеваниях кожи.
Врачи других специальностей при выполнении биопсии кожи встречаются с некоторыми затруднениями, а именно выбором необходимого участка кожи. Это связано с тем, что заболевания кожи имеют тенденцию видоизменяться ежеминутно. При проведении биопсии выбор правильного участка кожи и определение глубины поражения помогает избежать глубокого иссечения ткани и образования постбиопсийных рубцов.
Кроме дерматологии, биопсия ткани используется в гинекологии (определение эндокринных заболеваний и причин бесплодия по соскобам из полости матки, воспалительных и предопухолевых заболеваний шейки матки).
Кроме этого, данный вид исследования требуется для установления диагноза, особенностей течения, тяжести поражения и выбора тактики лечения при заболеваниях щитовидной, молочной, слюнных желез, лимфатических узлов, печени, почек, нервной и мышечной систем, а также некоторых сосудистых поражений.
В нашем Областном кожно-венерологическом диспансере проводятся: биопсии образований кожи, предраковых состояний, базального-клеточного рака кожи, плоскоклеточного рака кожи и других доброкачественных и злокачественных образований кожи.
Новшеством нашего диспансера является то, что после проведения диагностической биопсии, результаты гистологического исследование готовы на следующий день.
Это позволяет быстро начать адекватную, обоснованную терапию в первые дни после начало болезни.
На сегодняшний день нам есть, чем гордиться в этой области:
- постановка точного диагноза при проведение диагностической биопсии кожи у нас 100%
- Быстрота готовности результатов гистологического исследования (максимум 2 дня)
- Гистологические препараты кожи анализируем, оцениваем и устанавливаем диагнозы с определением наиболее точной формы заболевания с помощью сопоставления клинической картины и гистологических признаков болезни. Наше отличие от других клиник и врачей то, что мы одновременно и дерматологи, и патологи (дерматопатологи)
- Кроме того, только у нас Вы можете не обращаясь в другие учреждения выполнить иммуногистохимическое исследование. Подробно о иммуногистохимическом исследовании можете ознакомится в разделе «иммуногистохимия».
Источник: http://sidikov.ru/skin-biopsy/