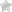Доброго времени суток, друзья! Последнее время всё чаще в лидеры от наших пациенток выходит вопрос как делается лапароскопия и насколько быстро можно восстановиться после нее.
В статье подробно разберем эту операцию, сферы применения, узнаем что такое диагностическая, лечебная лапара, когда вам может быть понадобиться лапароскопия, в том числе в гинекологии, какие методы обезболивания используются.
Как проводится лапароскопия
Для проведения обязателен операционный зал, необходимое оборудование – монитор, камера, лапароскопические хирургические инструменты. Эта аппаратура требует от хирурга специальных навыков работы, которым его целенаправленно дополнительно обучают. Наличие техники и специалиста, способного на ней работать, позволяет клинике проводить эти операции.
Метод получил широкое признание, популярность из-за маленьких операционных ран для доступа хирурга к больному органу или участку тела. С этим связано более скорое восстановление пациента после операции.
Два или три небольших отверстия-портала размером 0,5-1 см, почти не оставляют следов, гораздо быстрее заживают, чем рана 15-20 см при классическом оперативном доступе.
Обязательно требуется введение наркоза пациенту. Без этого любое хирургическое вмешательство невозможно. Поэтому перед лапароскопией назначают ряд обследований, подтверждающих или исключающих противопоказания к использованию препаратов для наркоза.
Под каким наркозом делают лапароскопию
То, под каким наркозом проводится лапароскопия, зависит от общего состояния здоровья пациента, а также цели, места, объёма оперативного вмешательства.
Применяется общая, спинальная или эпидуральная анестезия. Иногда, при противопоказаниях, в брюшную полость вводят местный анестетик (обезболивающий препарат), который позволит провести операцию без причинения боли пациенту – локальное обезболивание. Кроме того, выбор метода обезболивания зависит от того, сколько по времени планируется проводить операцию.
После обезболивания хирург делает несколько – от 2 до 4, маленьких надрезов на передней брюшной стенке, близко к локализации патологического процесса, по поводу которого проводится операция.
В одно из них вводится трубочка с камерой, имеющей связь для вывода изображения на монитор. Другое отверстие используют для закачивания газа в полость операционного вмешательства.
После его введения хирург внимательно осматривает ближайшие к месту операции органы, брюшину, сосуды – всё, что могло быть изменено в связи с имеющейся основной болезнью вокруг поражённого органа. Затем осматривает сам орган. Оценивает степень его изменения.
Проводит операцию с помощью вводимых через один из порталов специальных хирургических инструментов. Выводит инструменты, камеру, все трубочки из организма. Зашивает отверстия операционного доступа. Завершает операцию.
Предлагаю посмотреть небольшое (03:52) видео Европейского медицинского центра — лапароскопическую операцию по удалению кисты яичника
Виды и сферы применения лапароскопии
Различают лапароскопию
- Брюшной полости;
- Полости малого таза.
Аналогичная методика, относящаяся к малоинвазивной сфере хирургии – эндоскопия, применяется для проведения вмешательств:
- на органах грудной полости, называется торакоскопией;
- на сосудах – ангиоскопия;
- на репродуктивных органах женщин, посредством внутриматочного проникновения – гистероскопия;
Лапароскопия что это за операция
Если перевести с греческого языка, лапароскопия означает «смотреть в чрево». Метод позволяет проникать внутрь организма через маленькие отверстия. Это как взгляд через замочную скважину, сопровождающийся активным воздействием на содержимое «за дверью», с помощью специальной аппаратуры.
Для этого вида хирургической операции разработано оборудование, которое состоит из:
- Монитора, куда выводится изображение.
- Камеры, снимающей весь процесс оперативного вмешательства. Это позволяет хирургу видеть всё, что он делает на экране монитора.
- Хирургических инструментов – миниатюрных, вводимых к месту операции посредством трубочек.
- Газового насоса, который закачивает газ, для расширения пространства между органами, раздвижения складок брюшины, что улучшает визуализацию операционной области, облегчает доступ к оперируемому органу, даёт простор для манипуляций хирурга.
Трубки с камерой, инструментами, газом проходят в полость тела через порталы – небольшие отверстия на передней брюшной стенке.
Виды лапароскопии
Её проводят для диагностики и/или лечения заболеваний органов брюшной полости, малого таза. Поэтому её условно делят на диагностическую и лечебную. Если в ходе диагностической лапароскопии выявляется необходимость срочного лечения, она переводится в лечебную с проведением операции, соответствующей выявленной патологии.
Диагностическая лапароскопия
- Диагностические вмешательства нужны для уточнения природы патологических явлений, которые требуют физического или визуального исследования при недостаточной ясности картины после проведения УЗИ, компьютерной томографии, ядерно-магнитного резонанса и других визуальных методов обследований.
- Кроме того, её часто делают для взятия образца ткани на гистологическое исследование – биопсию.
- Органы, которые исследуют:
- печень;
- желчный пузырь;
- поджелудочная железа;
- тонкий и толстый кишечник;
- селезёнка;
- желудок;
- органы малого таза и репродуктивной системы.
Основными причинами, которые могут послужить назначением для проведения диагностической лапароскопии являются:
- Непроходимость ЖКТ.
- Кровотечения неясного генеза (по непонятной причине, с неопределённым источником).
- Инфекции.
- Новообразования, для постановки диагноза, контроля за ростом и распространением опухоли.
- Определение наличия свободной жидкости в брюшной и тазовой полостях, её источника, состава.
- Оценка эффективности пройденного курса лечения.
В гинекологии:
- Подозрение на новообразования матки.
- Уточнение УЗИ картины при наличии кист, уплотнений, новообразований яичников.
- Клиника эндометриоза (ненормального роста клеток эндометрия в аномальных областях, при нормальном их присутствии только в полости матки).
- Чрезвлагалищное выпадение матки, опущение шейки матки.
Лечебная лапароскопия
- Лапароскопическое лечение хирургических больных стало наиболее щадящим методом, при котором происходит минимальное повреждение тканей для осуществления оперативного доступа к месту патологических изменений.
- Она широко применяется при лечении женских болезней, общей хирургической практике и проводится при:
- Внематочной беременности, когда для спасения жизни матери устраняется эмбрион.
- Гистерэктомии (удалении матки) при опухолях, в том числе раковых; при вагинальных кровотечениях неясной этиологии (с невыясненной причиной).
- Удалении миомы – распространённой доброкачественной формы маточных новообразований.
- Лигатуре (перевязке) маточных труб для предотвращения беременности (хирургический метод контрацепции).
- Снятии спаек (фиброзных образований на месте прошлых воспалительных процессов) с детородных органов, например для раскрытия просвета Фаллопиевых труб, при лечении бесплодия.
- Удалении желчного пузыря, части кишечника, поджелудочной железы, селезёнки, желудка, почек.
- Обнаружении кисты яичников, почек с целью удаления.
- Лечении недержания мочи (случайного или непроизвольного мочеиспускания).
- Лечении острого аппендицита.
Когда пациенту может быть нужна лапароскопия
Метод получил широкое признание, популярность из-за маленьких операционных ран для доступа хирурга к больному органу или участку тела. С этим связано более скорое восстановление пациента после операции.
- Два или три небольших отверстия-портала размером 0,5-1 см, почти не оставляют следов, гораздо быстрее заживают, чем рана 15-20 см при классическом оперативном доступе.
- Применение этого способа вмешательства возможно у больных с жалобами на:
- Сильные и/или хронические боли в животе, малом тазу.
- Чувство тяжести, наличия «комка» в животе.
- Проблемы с пищеварением – длительное отсутствие стула; затруднения при дефекации; болезненность, сопряжённая с позывами на дефекацию или непосредственно во время неё.
- Очень тяжёлые явления в менструальный период – обильные кровянистые выделения, которые могут содержать сгустки крови; интенсивные боли внизу живота.
А также метод применяется при:
- Отсутствии патологии у женщин, но для радикального контроля за рождаемостью – лигатура труб придатков для контрацепции.
- Бесплодии, связанном с закупоркой Фаллопиевых труб, а также некоторыми другими явлениями, требующими оперативного вмешательства для лечения женских органов, восстановления фертильности (способности к зачатию, рождению детей).
На этом я заканчиваю сегодняшний разговор об этом малотравматичном, весьма эффективном методе хирургического лечения. Надеюсь, что он оказался вам полезен.
Источник: https://mamalife24.ru/planirovanie-beremennosti/kak-delaetsya-laparoskopiya/
Сколько длится операция по удалению матки и яичников с помощью лапароскопии?
Лапароскопия – это наиболее щадящий метод хирургического вмешательства в гинекологии, при проведении которого не требуется делать разрезы на брюшной полости. Его основным преимуществом является минимальное количество неприятных последствий и осложнений. Данный метод используется для лечения и диагностики множества гинекологических заболеваний.
Лапароскопия матки – это один из современных малоинвазивных методов хирургического вмешательства, в процессе проведения которого потребуется сделать только несколько проколов в брюшной области.
Лапароскопический метод проведения операции не оставляет следов и рубцов на коже живота, а также сводит к минимуму риски развития тромбоэмболии и пневмонии.
Лапароскопия матки применяется для лечения и диагностики различных заболеваний. С ее помощью можно выявить эндометриоз, миому, кисты и выявить причину бесплодия. Для полного восстановления после такой операции потребуется не более двух недель.
Что такое лапароскопия матки?
- Этот метод несет меньший вред организму и не практически не имеет осложнений.
- Лапароскопия бывает двух видов:
- диагностическая – ее используют для подтверждения или опровержения диагноза.
- оперативная – используется для лечения женских половых органов.
Если заболевание находится в начальной стадии, данный метод помогает полностью удалить новообразование. Даже при запущенной стадии, лапароскопия позволяет сохранить матку и удалить только имеющуюся в ней опухоль. Данный метод помогает сохранить менструальный цикл, а также дает женщине возможность стать матерью.
Особенности лапароскопии матки
Такая методика обрела большую популярность в гинекологии, а все потому, что:
- Для ее проведения не требуется проводить разрез.
- Предотвращает развитие спаек в тканях из-за малой травмоопасности.
- Помогает детально рассмотреть брюшную полость.
- Имеется возможность увеличения в несколько раз.
- Короткий реабилитационный период.
- Не оставляет следов и шрамов.
В каких случаях проводят лапароскопию?
Как отмечалось выше, лапароскопия преследует разные цели, кому-то она требуется для точного диагностирования болезни, а кому-то для ее лечения. Она также может быть назначена после хирургического вмешательства, чтобы проконтролировать процесс выздоровления. Но самыми частыми целями проведения лапароскопии являются:
- миомы и фибриомы;
- аномалии развития матки, ее опущение;
- онкологические заболевания;
- нарушение проходимости маточных труб;
- кисты, эндометриоз;
- внематочная беременность;
- отсутствие эффекта от приема гормонов;
- лечение бесплодия;
- трахелэктомия и гистерэктомия.
Подготовка к проведению операции начинается с выяснения менструального цикла пациентки. Этот вопрос очень важен, ведь от него зависит эффект от процедуры. Если проводить ее во время менструации, можно занести инфекцию, ведь женский организм в это время больше всего подвержен разного рода инфекциям.
По мнени-2ю гинекологов, лапароскопию лучше делать сразу же после менструации, либо в середине цикла. Если же данный метод требуется для лечения бесплодия, то лучше его делать после овуляции, так можно посмотреть, что происходит с яйцеклеткой.
Лапароскопия кисты яичника и матки
Такой метод, как лапароскопия, используется для лечения кисты яичника и матки. Для этого в брюшной полости делают три прокола, не рассекая мышцы живота. Основными преимуществами такого способа являются:
- Минимальный риск развития спаек.
- Малая вероятность появления грыжи после операции, которая обычно появляется из-за несостоятельности рассеченных мышц.
- Отсутствие серьезных разрезов, что дает возможность быстро восстановиться.
- Снижение риска гипотонии кишечника, а также развития иных болезней близлежащих органов.
Этот метод позволяет гораздо быстрее вернуться к обычной жизни и забыть о болезни.
Какие могут быть осложнения?
После проведения лапароскопии яичника, чаще всего, беспокоят сильные боли не только в месте, где проводилась операция, но и в области правого бока и плеча. Причиной тому является скопление остатков углекислого газа в печени, который действует на нерв как раздражитель. Также может появиться мышечная боль и отек конечностей.
В первые дни после проведения процедуры возможно скопление газов в верхнем жировом слое. Это неопасно для жизни и в течение нескольких дней проходит.
- Могут проявиться и спайки, но после лапароскопии это происходит очень редко.
- Возможны и такие осложнения, как:
- Повреждение внутренних органов, которое может возникнуть как во время проникновения инструмента, так и в процессе наполнение брюшной полости углекислым газом.
- Повреждение сосудов в процессе прокола. Это может привести к сильным кровотечениям и переливанию крови.
- Попадание инфекции, которая может проникнуть в рану. Именно для предупреждения таких последствий, после операции требуется пропить курс антибиотиков.
В любом случае, после операции женщине подбирается индивидуальный курс реабилитации и регулируется ее питание (отказ от жирного, сладкого, мучного, острого и т.п.).
Когда лапароскопию не проводят?
Лапароскопия не может проводиться при:
- сильном ожирении;
- имеющиеся хронические заболевания, а также риск инсульта или инфаркта;
- патологии свертываемости крови;
- перенесенная недавно, до полугода, полостная операция;
- подозрение на злокачественную опухоль;
- скопление крови в брюшной полости;
- свищи и гнойные поражения брюшной полости.
Дать точный ответ на вопрос о длительность данного метода не сможет ни один врач. Здесь все индивидуально и зависит от множества факторов. В среднем, операция занимает от получаса до 3 часов. За это время хирургом проводится ряд мероприятий:
- Введение анестезии.
- Выполнение проколов, обычно их 3 или 4.
- Заполнение брюшной полости углекислым газом. Это необходимо для защиты внутренних органов от ранений и создания пространства для работы хирурга.
- Введение лапароскопа – это небольшая трубочка с миникамерой. Это помогает врачу следить за происходящим внутри процессом.
- При необходимости могут быть использованы дополнительные инструменты. Например, при лапароскопии яичника еще потребуется ножницы, щипцы и коагулятор.
- Извлечение лапароскопа и удаление газа.
- Наложение швов.
Важно! В среднем, через 2 часа пациентка сможет передвигаться самостоятельно. Этот момент является обязательным, он помогает предотвратить развитие спаек.
Лапароскопия по удалению матки – это отличная альтернатива гистерэктомии, которая проводится в случае злокачественной опухоли. Для начала женщина должна пройти полный курс обследования. Только после этого может быть назначена лапароскопия по удалению матки. Обследование заключается в:
- УЗИ малого таза.
- Общий анализ крови, биохимический, анализ на глюкозу, сифилис, гепатиты и др.
- Анализы мочи.
- Мазки из влагалища.
- ЭКГ.
- Флюорография.
- Кольпоскопия.
Исходя из состояния больного могут быть назначены и иные виды обследования.
Лапароскопия по удалению матки
Обычно лапароскопию матки проводят при имеющейся миоме, которая очень быстро разрастается и сопровождается болями. При этом врач, на основании обследования, решает, удалить само новообразование или саму матку. Если приходится прибегнуть ко второму варианту, то процедура осуществляется следующим образом:
- Делается четыре прокола и вводятся троакары, имеющие специальную камеру. Это позволяет видеть и контролировать то, что происходит внутри. Данное устройство имеет и световую установку.
- После проведенного осмотра хирург легирует (т.е. накладывает на них лигатуры, чтобы не допустить кровотечения) сосуды, отсекает матку от стенок влагалища.
- Затем через влагалище извлекается матка, и ушиваются разрезы.
- Если при проведении лапароскопии скопилось большое количество крови, то и ее удаляют.
- Хирург осматривает брюшную полость.
- Проводится наложение швов на места проколов.
Неотъемлемой частью лапароскопического метода является анестезия. Этот вопрос решается индивидуально врачом и анестезиологом.
При этом оценивается состояние пациентки, просматриваются результаты обследования, и, на основании этого, решается вопрос об анестезии.
Чаще всего назначают эндотрахеальный наркоз, он исключает головную боль после операции. После процедуры женщина просыпается уже через 15 минут.
Проведение лапароскопии по удалению кисты яичника при эндометриозе
Эндометриоз – это заболевание, при котором клетки стенок матки разрастаются за ее пределами (на маточных трубах, брюшине, придатках и т.д.), в том числе, и на кистах. Данное заболевание требует обязательного удаления новообразования, так как оно очень быстро приобретает большие размеры. В данном случае лапароскопия – самый оптимальный и безопасный вариант, благодаря которому можно полностью излечиться от данного заболевания.
Перед началом операции требуется определиться с наркозом. Это решается врачом-анестезиологом и для каждого случая анестезия различна. После этого:
- Пациентке вводится снотворное и успокоительное.
- Делается прокол в брюшной полости и внутрь вводится углекислый газ.
- Затем проводят еще два прокола и вводят лапароскоп с видеокамерой.
- Хирург осматривает брюшную полость и уточняет поставленный диагноз. После этого решается вопрос о способе хирургического вмешательства. Если опухоль носит злокачественный характер, то придется прибегнуть к более радикальным методам.
- Далее проводится вылущивание кисты, и удаление с ней части яичника.
- После этого врач еще раз осматривает брюшную полость и вытаскивает приспособления.
- Операция закончена, на места проколов накладывают швы.
Процесс восстановления
В течение нескольких дней после процедуры женщину могут беспокоить боли в брюшной области. Это нормальное явление, которое через пару дней проходит. Если в период восстановления сильно мучает тошнота, то лучше обратиться к врачу.
Первые дни после лапароскопии нужно пить воду, и, желательно, делать это в лежачем положении. Уже на второй день можно начать употреблять легкие закуски, чтобы сильно не нагружать желудок. Это могут быть бульоны, творог, овсяная каша. Обычно больничный дается на месяц, а вот физический труд запрещен на два месяца.
Через две недели после операции пациентка уже чувствует себя нормально, но перегружать мышцы живота не стоит. Иногда у женщин образуются спайки, это случается из-за генетической предрасположенности либо эндометриоза. Беспокоящие выделения – это нормальный процесс, значит, яичники продуцируют гормоны.
Различного рода воспаления случаются очень редко, так как после операции показано принятие антибиотиков. Все лекарственные средства, рекомендованные врачом, следует принимать в установленном порядке, иначе это приведет к неблагоприятным последствиям (воспалению, присоединению инфекций и т.д.).
Любое заболевание женских половых органов требует полного обследования и лечения. Если выявлены патологии, требующие хирургического вмешательства, то лучше всего, прибегнуть к лапароскопии. Благодаря ей можно провести операцию без сильных повреждений брюшной области.
Видео: что такое лапароскопия?
Видео: второй день после операции. ГСГ. Лапароскопия
Видео: диагностическая лапароскопия
Видео: лапароскопические операции
Источник: https://sheika-matka.ru/matka/chto-takoe-laparoskopiya-matki/
Видео, как делают лапароскопию маточных труб
Диагностическая лапароскопия маточных труб проводится с целью определения их проходимости.
Трубное бесплодие – патология, которая требует применения вспомогательных репродуктивных технологий, поэтому это диагностическое вмешательство позволяет определить причину бесплодия и в некоторых случаях провести некоторые манипуляции.
Например, удаление эндометриозных очагов, рассечение спаек. Многих интересует, как проходит операция? Вы сможете увидеть, как делают лапароскопию маточных труб, видео представлено ниже.
Как проходит операция
Вмешательство проводят под общим внутривенным или ингаляционным наркозом. После введения в наркоз, делают небольшой разрез в области пупка, в которую вводится мини-видеокамера. Она подсоединена к монитору, на котором можно видеть органы брюшной полости. В брюшную полость нагнетается газ, чтобы улучшить визуализацию органов и оттеснить кишечник.
Затем определяют места введения трокаров, их вводят под контролем глаза, чтобы не повредить крупных сосудов брюшной стенки. Через трокар вводятся необходимые для работы инструменты, с помощью которых можно проводить различные малотравматичные вмешательства.
На видео в малом тазу обнаружена кровянистая жидкость, что говорит о наличии очагов эндометриоза. Для проверки проходимости маточных труб, стенки промывают стерильным физиологическим раствором, жидкость отсасывают и через влагалище в матку под давлением вводят специальный подкрашенный раствор. Если трубы проходимы, то он начинает вытекать из их ампульного отдела, что мы и можем увидеть.
Поскольку обнаружены два очага эндометриоза, с помощью электрокоагулятора и зажима, введенных через трокары, врач удаляет их. Все кровоточащие сосуды тщательно коагулируют, по окончании проводится промывание брюшной полости, повторный осмотр и гемостаз. При обнаружении спаечного процесса их также можно рассечь.
После извлечения трокаров с инструментами и видеокамерой, разрезы ушиваются, их размер 1—1,5 см. Поскольку вмешательство малотравматичное, уже на следующий день женщина может подниматься с постели. Диагностическая лапароскопия маточных труб, видео операции расположено ниже, в этом случае является не только диагностической, но и лечебной процедурой.
Источник: https://www.eko-blog.ru/articles/video-kak-delayut-laparoskopiyu-matochnyh-trub/
Лапароскопия
Отзыв:
Этот отзыв будет посвящен лапароскопии маточных труб. Я постараюсь описать всё как можно более подробно и честно.
Ведь когда меня саму направили на эту операцию, я очень много читала про неё, про возможные побочные действия, но подробных отзывов из первых уст было мало, чаще всего они были краткими, а страх у меня был ужасный.
Сейчас, пройдя это сама, я решила поделиться своим опытом с теми, кому только предстоит пройти лапароскопию.
С чего всё началось?
А началось всё с того, что врачи неоднократно видели у меня на УЗИ картину гидросальпинкса (это патология маточных труб, связанная с накоплением жидкости в трубах, из-за чего они становятся непроходимыми). Мне пытались снять воспаление антибиотиками, но они не помогли.
Тогда мне сказали, что надо идти на лапароскопию по поводу удаления гидросальпинкса.
Я начиталась всяких ужасов, что при таком диагнозе необходимо сразу удалять трубы, но врачи (лечащий и потом уже оперирующий) сказали, что трубы сохранят, пораженную гидросальпинксом трубу, прочистят и сделают проходимой.
Хотя проходимость эта будет условной, ведь функционально такое воспаление поражает трубы, и они не могут способствовать передвижению яйцеклетки. Конечно, я была в шоке, много слез было пролито, но откладывать не стала и я поехала на консультацию к оперирующему врачу.
Подготовка к операции.
На консультацию к врачу я приехала 2 ноября. Врач посмотрела все мои УЗИ, диагнозы, всё мне разъяснила по поводу предстоящей операции, задала нужный настрой.
Так как лапароскопия делается только под общим наркозом, то врач решила сделать заодно и эхосальпингографию, и дриллинг яичников (эти манипуляции в отзыве я описывать не буду, единственное, на что они повлияли — это на общую продолжительность операции).
Оперирующий врач так же сказала, что планировать беременность после удаления гидросальпинкса нельзя будет 3 месяца.
Дала список необходимых анализов. Список длинный. Из необходимого у меня имелся только мазок на онкоцитологию (он действителен в течении 1 года), УЗИ органов малого таза ( действует 1 месяц) и флюорография. Большинство анализов необходимо сдавать не раньше, чем за 10 дней до операции.
За два следующих дня я сдала гинекологический мазок на флору, общий анализ мочи, ЭКГ с расшифровкой, общий анализ крови, кровь на биохимию, резус-фактор и группу крови, коагулограмму (показатели свертываемости), кровь на инфекции ВИЧ, гематит, сифилис.
В конце всего этого необходимо пройти терапевта, чтобы он сделал заключение.
Что взять с собой в больницу на лапароскопию?
— компрессионные чулки (в больнице бесплатно давали эластичные бинты, но они менее удобные) Чулки лучше брать до бедра.
— халат, сменную обувь, ночную рубашку (не пижаму!). Во время операции вы будете одеты именно в ночную рубашку.
— прокладки. И обычные, и ежедневные. -влажные салфетки.
Первые пару дней нельзя мочить швы ни в коем случае! Да и не все легко восстанавливаются сразу. Поэтому принять душ может стать большой проблемой.
— своя посуда.
— пеленка. Будет ли она нужна, зависит, конечно, от клиники, где вы будете делать операцию, но лучше подстраховаться.
— туалетная бумага.
— стерильная самоклеющаяся повязка Cosmopor для перевязок. Это гораздо удобнее тех пластырей, которые вам предложат в больнице. По одной на каждый из швов (всего 3). Перевязок будет, скорее всего, 2.
— вода и йогурт. Вечером после операции вы захотите есть.
Твердую пищу нельзя, а вот легкий йогурт придется кстати.
Оформление в больницу и первый день там.
В больницу меня положили за день до операции 6 ноября. Я приехала с вещами и пакетом документов, меня оформили в приемном отделении и отвели в хирургическое отделение на пост к медсестре. Та дооформила документы, выдала мне чистое постельное белье. Можно было так же взять у них сорочку, но у меня была своя.
Оперирующая врач подошла, пояснила, что сегодня до вечера можно есть только легкую пищу (типа йогуртов, ряженки), а лучше не есть совсем. Пить сегодня можно до вечера. В день операции пить нельзя совсем!
Взяли кровь из пальца.
Потом со мной провела беседу ординатор, просмотрела все мои анализы, провела подробный опрос по моим заболеваниям, лечению, аллергиям, давлению и т.п. Объяснила, что сегодня вечером и завтра утром мне сделают клизму. Утром в день операции я должна буду надеть компрессионные чулки. Снимать их нельзя в течение двух дней после операции! Нельзя от слова совсем!
После я ушла к себе в палату. Последний легкий прием пищи в этот день у меня был где-то около 15.00, потом я пила только воду.
После 19.00 сделали клизму. Я почему-то её очень боялась, но как сказала медсестра «это самое приятное, что предстоит пережить». И она была права)). После клизмы и её последствий, наступил волнительный вечер перед операцией. Я легла пораньше спать, так как морально очень устала и уснула.
День операции
Утром около 7.00 разбудили на клизму. Потом я умылась, приняла душ. И стала ждать операции. Пришел анестезиолог, провел небольшой опрос (спросил про аллергию, про ранее проводимые операции, наркозы). Сказал, что после того как меня разбудят от наркоза после операции нельзя будет спать 2 часа.
Я ушла в палату и стала ждать. Меня знобило от страха, а веселые соседки по палате, которым уже сделали операции днем раньше, ели бутерброды с колбасой))
Около 11.30 за мной зашли, сказали снять трусы и забрали на операцию. Медсестра сделала укол, а санитарка проводила меня в операционный блок и туда же привезла каталку.
Мне сказали посидеть перед операционной. Сидела я там минут 15-20. Успокоительный укол не действовал, у меня началась внутренняя паника, я хотела бежать)) Но вспомнила, что я странно и не вся одета и меня быстро поймают.
Из операционной вышла медсестра, сказала снять халат и позвала в операционную. Лечь надо было на гинекологическое кресло (так как мне ещё делали эхосальпингографию). Привязали ноги. В левую руку вставили катетер.
Анестезиолог меня успокаивал, сказал, что сейчас даст подышать кислородом, и… больше я ничего не помню.
Разбудит меня тот же анестезиолог, я лежала на каталке в коридоре. Сказал не спать. И тут меня ждал неприятный сюрприз.
Сколько я ни читала, везде писали, что эта легкая операция, болезненных ощущения после неё почти нет. Но мне было очень больно. Болел именно низ живота, болел ужасно. Мне казалось, что мне больно даже моргать. Я начала плакать, отчего мне стало ещё хуже.
Анестезиолог уговаривал меня немного потерпеть, сказал, что как только меня отвезут в палату, медсестра сделает мне обезболивающее. Я не знаю, сколько я там лежала на каталке, но это время мне показалось вечностью.
Потом меня отвезли в палату. На низ живота на полчаса положили грелку со льдом.
Обезболивающий укол не помог. Второй тоже. Боли были очень сильные. При этом никогда не замечала у себя низкого болевого порога.
Можно было сделать пару глотков воды через час после операции. Ещё через пару часов я сделала пару глотков йогурта.
К вечеру я немного отошла. Встала я очень тяжело после 19.00 (вообще медсестры не разрешают вставать до 20.00 из-за опасений, что пациент упадет). Но я читала, что для профилактики спаек надо вставать как можно раньше и решила геройствовать)). Сходила в туалет, и снова легла. Сил не было, а боли были ужасные. Появились кровянистые выделения.
На ночь ещё раз вкололи обезболивающее и антибиотик. Измерили температуру, температура была 37.5. Ночь прошла тяжело. На бок я лечь не могла, пронизывала острая боль. Болело всё. Низ живота сам по себе, а верхняя часть туловища болела от распирающего газа.
Первый день после операции
Утром, до 6.00 надо было сдать общий анализ мочи. Чувствовала я себя так же плохо. С нетерпением ждала обезболивающее. Около 8.00 сделали 2 укола, измерили температуру (37,00).
Позвали сдать кровь. Дошла сама, но после взятия крови начала кружиться голова. Была сильная слабость.
На завтрак я попила чай и съела бутерброд с сыром. Этим наелась до отвала! Удивительно, первые дня после операции в желудок очень мало умещалось, видимо газ сдавил внутренние органы.
Обработали швы, сделали перевязку.
Швы совсем маленькие. Сбоку 2 штуки по 1 см длиной, их не видно под бельем, а один разрез совсем маленький крестообразный в центре, максимально близко к пупку, его тоже не заметно. На него шов не накладывали.
Он зарастает сам.
День ничем не примечательный. Больше всего лежала, периодически заставляя себя встать и походить по коридору. К вечеру температура была уже нормальная.
В течении дня пришла врач рассказать о результатах лапароскопии. Диагноз гидросальпинск не подтвердился! Это была очень радостная новость. Оказалось, что картину гидросальпинкса на УЗИ дают пять паротубарных кист в маточной трубе. Как сказала врач, они, в общем-то, безвредные, но раз уж залезли туда, то их удалили.
Второй день после операции и побочные действия после лапароскопии маточных труб
В этот день обычно выписывают после лапароскопии. Меня так же готовили к выписке, хотя боли у меня всё равно были довольно сильные, передвигалась я медленно, а после обеда со мной случилось что-то неясное. Начал отекать левый бок, вернее низ живота слева.
Врач ничего не могла понять, а отек проявлялся всё больше. При чём, когда я ложилась на спину, он как бы разглаживался, а когда вставала, он очень быстро набухал и «сползал вниз». Потом из левого шва засочилась лимфа.
По УЗИ не увидели четких границ, сделали заключение, что это не гематома, а именно скопление лимфы. Продлили антибиотик и рекомендовали в течении дня как можно чаще прикладывать холод и груз на низ живота. Оставили в больнице.
Честно говоря, холод я прикладывала мало, я очень боялась застудиться. Груз держала по максимум, сколько могла. Отек увеличивался.
Врач меня предупредила, что отек может спуститься и вниз, на половые губы. Хорошо, что она предупредила. Я никак такого не ожидала и очень сильно испугалась! Половые губы слева отекли до жутких размеров!
Третий день после операции.
Отек за ночь потихоньку начал сходить. Боль тоже утихла. Антибиотики продолжила принимать.
Четвертый день после операции.
Отек почти сошел. Болевые ощущения пропали. Лимфа из шва больше не сочится. Ура, я снова нормальный человек!))
На пятый день после операции меня выписали.
Прописали препараты для восстановления микрофлоры кишечника и препарат лонгидазу против спаек.
Больничный продлили в ЖК по месту жительства, всего больничный положен 14 дней со дня операции.
На следующий цикл была назначена физиотерапия: магнитотерапия и лазер на низ живота. По 10 процедур.
Многие неприятности я уже забыла, хотя в тот момент всё это мне казалось невыносимым. Но это всё забывается, главное, чтобы был результат!)
Итак, подведем итоги.
Плюсы:
— врач узнает реальное состояние органов малого таза. Это самый точный вид диагностики.
— уже во время операции по необходимости врач может принять решения сделать дополнительные нужные манипуляции, например, удалять спайки и т.п. Даже если изначально, вас отправили просто на диагностическую лапароскопию.
— восстановление достаточно быстрое и легкое, если сравнивать с полноценной полосной операцией
- — швы маленькие, быстро заживают.
- Минусы:
— это всё-таки операция, с наркозом и как вы её перенесете заранее предсказать нельзя.
— побочные действия. Меня жутко напугал отёк!
В любом случае я буду рекомендовать эту процедуру по назначению врача. Хотя вряд ли кто сам себя направит на операцию)) Лапароскопия поможет точно диагностировать и максимально деликатно решить ваши проблемы с женским здоровьем.
Источник: https://SpasiboVsem.ru/responses/laparoskopiya-matochnyh-trub-moj-opyt-otek-posle-laparoskopii.html
Лапароскопия в гинекологии — что это такое: как идет подготовка, как делают и какой наркоз вводят
Уровень развития современной медицины позволяет выполнять некоторые хирургические операции без больших разрезов. Лапароскопия — один из таких методов, позволяющий осматривать и оперировать внутренние органы. Процедура широко применяется в гинекологии, как в нашей стране, так и за рубежом.
В чем суть метода
Лапароскопическое вмешательство — популярный способ диагностики и лечения многих болезней и процессов, затрагивающих мочеполовую сферу.
- Это малотравматичная операция, которую выполняют чрез маленький разрез в передней стенке живота, используя инструменты высокой точности и специальную видеокамеру.
- Преимущество такой процедуры в том, что после него редко бывают осложнения, восстановление проходит быстро, и уже через несколько дней пациентка может жить активной и полноценной жизнью.
- Бояться процедуры не следует: врач заранее информирует обо всех важных аспектах:
- какие анализы нужно сдать перед лапароскопией;
- какие манипуляции проводятся во время процедуры;
- сколько времени потребуется на восстановление;
- какой режим соблюдать и что можно есть после лапароскопии.
Особенность диагностической лапароскопии
Диагностическая лапароскопия отличается от обычной целью проведения. В первом случае подразумевается сначала осмотр и выявление патологии, а затем ее устранение, во втором случае — сразу выполняется операция.
В рамках одной процедуры врач может и обнаружить причину недомогания, и устранить ее, но так бывает не всегда. Пример: в ходе диагностической лапароскопии может быть выявлена киста. Чтобы ее удалить, нужна отдельная операция.
Диагностическая процедура отличается высокой точностью, так как используется мощное оборудование, способное многократно увеличивать исследуемый участок. Производится осмотр не только брюшной полости, но и окружающего пространства.
Проведение лапароскопии требуется в тех случаях, когда:
- пациентка жалуется на боли в области таза или в животе;
- появились новообразования неясного происхождения;
- неизвестна причина непроходимости маточных труб;
- нужно определить причины бесплодия;
- необходимо проверить, являются ли маточные трубы проходимыми по всей длине.
Для уточнения диагноза делают лапароскопию в следующих ситуациях:
- у женщины возникли (или бывают регулярно) боли в животе, при этом есть подозрение, что они вызваны внутренним кровотечением, аппендицитом, спайками или эндометриозом;
- при осмотре доктор или сама пациентка обнаружили опухоль;
- в брюшной полости присутствует жидкость;
- другое исследование показало патологические изменения наружных тканей печени;
- по какой-либо причине нужно искусственно сделать маточные трубы непроходимыми.
Возможны и другие ситуации, когда лапароскопия в гинекологии позволяет получить точную информацию о состоянии органа.
Важно! Когда обследуется внутренний орган, у врача есть возможность взять образец ткани, чтобы провести более тщательный анализ после процедуры.
Особенности подготовки
Специалист заранее рассказывает пациентке, что такое лапароскопия, зачем она нужна в конкретном случае, и сколько времени займет.
О возможных осложнениях после процедуры или во время нее больную также оповещают заблаговременно.
Подготовка к лапароскопии различается в зависимости от того, будет ли проводиться экстренное или плановое вмешательство.
Если предстоит экстренное оперативное вмешательство, измеряют давление, проверяют кровь на свертываемость и определяют группу (на случай, если понадобится переливание). Перед плановой процедурой делают анализы крови и мочи, кардиограмму и флюорографию.
Подготовка пациентки к лапароскопии начинается после того, как будут готовы результаты анализов. За сутки нужно уменьшить количество потребляемой пищи и жидкости.
Последний прием пищи должен быть не позднее 17 часов. Вечером и утром делают клизму, оставшиеся подготовительные манипуляции также проводят утром, перед операцией.
В день проведения лапароскопии не следует есть и пить!
Проведение лапароскопии
Лапароскопия в гинекологии почти во всех случаях делается под общим наркозом. Исключения — диагностические процедуры или кратковременные вмешательства. Они могут осуществляться с обезболиванием ограниченной части тела. В таких случаях практикуют региональный наркоз или спинально-эпидуральную анестезию.
Важно! Общий наркоз не применяется при проведении процедуры, если женщина не переносит конкретный препарат.
При выборе анестетика и расчете его количества врач-анестезиолог принимает во внимание пол больного, его вес, рост, возраст и имеющиеся хронические заболевания.
Сначала вводят наркоз, затем подключают женщину к аппарату искусственного дыхания и ставят катетер. Когда анестетик подействует, в брюшине или другой области делают три маленьких отверстия (надреза).
Как делают надрезы, зависит от типа операции. Например, чтобы удалить кисту, надрезают нижнюю часть передней стенки живота.
Отверстие для видеокамеры бывает большего размера по сравнению с другими, обычно его делают под пупком или над ним. Через надрезы в полость проводят камеру и инструменты. В одно из отверстий закачивают специальный газ, чтобы можно было перемещать инструменты. После совершения этих действий на мониторе появляется изображение. Ориентируясь на него, хирург проводит манипуляции в полости тела.
Длительность операции зависит от характера патологи, обычно диагностическая лапароскопия длится от 15 минут до 1 часа. Когда процедура окончена, извлекают инструменты и камеру, откачивают газ.
Два отверстия зашивают, а в третье устанавливают дренажную трубку, чтобы вывести из брюшины содержимое ран, гнойников, а также послеоперационные остатки в виде кровянистых частиц.
Ставить дренаж в этом случае нужно обязательно, потому что это предотвращает перитонит.
Поскольку процедура происходит под наркозом, боль не чувствуется, но она может возникать впоследствии, когда действие анестетика закончится.
Послеоперационный период
Восстановление после лапароскопии у большинства пациенток протекает быстро и без осложнений. Уже в первые несколько часов, начиная с того времени, когда перестанет действовать наркоз, можно поворачиваться в постели, самостоятельно садиться и ложиться.
Через 5-7 часов, если больная чувствует себя хорошо, она может начинать ходить.
Врачи рекомендуют не лежать, а ходить, потому что иначе возможно нарушение перистальтики и развитие пареза кишечника. На следующий день (а иногда и в этот же) можно отправляться домой.
В первые 5-6 часов сохраняются болезненные ощущения в области поясницы и живота, но не стоит этого пугаться. Если боль слабая, можно обойтись без анальгетиков, в противном случае рекомендуется принять таблетку.
В день лапароскопии и на следующие сутки у некоторых больных поднимается температура, — обычно она не превышает 37,5 градусов. Возможны выделения в виде сукровицы и прозрачной слизи из половых путей. Обычно они прекращаются через 1 или 2 недели, но если этого не произошло, нужно обратиться к врачу.
Как питаться после процедуры
Особый режим питания после процедуры рекомендован по причине ослабления кишечника. В первые сутки он не способен в полной мере выполнять свои функции. Кроме того, иногда возникают тошнота и рвота. Причина в том, что организм еще не полностью восстановился после наркоза, а кишечник и другие органы подверглись раздражению лапароскопическими инструментами и газом.
Пить после проведения процедуры можно не раньше, чем через 2 часа. За 1 раз разрешается выпить 2-3 глотка обычной или минеральной воды, строго без газа! Следующую порцию можно выпить через час, и так далее.
Норму потребляемой воды увеличивают постепенно, доведя ее к вечеру до обычного объема. Если на другой день нет вздутия кишечника и тошноты, можно начинать есть легкую пищу, но только при условии, что присутствует активная перистальтика кишечника. Воду разрешается пить без ограничений.
Если тошнота и рвота не проходят, пациентку оставляют в стационаре и принимают меры для того, чтобы кишечник заработал. Лечение включает стимуляцию, голодную диету и введение электролитов посредством капельницы.
Последствия и осложнения
Негативные последствия лапароскопии отмечаются редко и в основном возникают вследствие индивидуальных особенностей организма.
Наиболее опасные явления:
- пневмоторакс;
- подкожная эмфизема со смешением или сдавлением органов средостения;
- прободение стенки или повреждение наружно оболочки кишечника;
- газовая эмболия (результат попадания углекислого газа внутрь сосуда);
- массивное кровотечение, развившееся в результате травмы вены, артерии или крупного сосуда.
Отдаленные осложнения после лапароскопии — спайки, которые, в зависимости от локализации, могут привести к бесплодию, кишечной непроходимости, нарушению функций ЖКТ. Спайки образовываются как на фоне имеющейся патологии, так и в результате неумелых действий хирурга, но чаще они обусловлены особенностями организма.
Крайне редко, но бывает и так, что во время процедуры повреждается мелкий сосуд или происходит разрыв капсулы печени, и это остается незамеченным. В послеоперационный период развивается медленное кровотечение. В такой ситуации требуется повторное хирургическое вмешательство.
Неопасные последствия — небольшое количество газа или гематомы в тех местах, где вводились инструменты.Подобные образования рассасываются самостоятельно.
Уход за швами
Швы после лапароскопии смазывают антибактериальными препаратами ежедневно, а при необходимости — несколько раз в день. Врач подробно рассказывает, как это делать. Используют сначала спиртовой раствор, а затем зеленку или, если есть жжение, гипертонический раствор.
Для обработки нужно использовать марлевый тампон, но ни в коем случае не вату, так как ее частицы могут зацепиться за шов и спровоцировать воспаление.
Если рану не заклеивать, она заживет быстрее, но в этом случае увеличивается риск травмы, так что окончательное решение остается за врачом.
Швы снимают через 7 дней после процедуры, а при использовании саморассасывающихся нитей в этом нет необходимости.
Важно! После удаления нитей рубец обрабатывают еще в течение 7 дней.
Видео: Лапароскопия в гинекологии
В дальнейшем пациентка может жить обычной жизнью, не придерживаясь специального режима. Желательно регулярно проходить профилактический осмотр у гинеколога. Способность к зачатию и вынашиванию ребенка сохраняется полностью.
Источник: https://doktora.guru/diagnostika/laparoskopiya-v-ginekologii-chto-eto-takoe.html